[1]
SUETENS C, LATOUR K, KÄRKI T, et al. Prevalence of healthcare-associated infections, estimated incidence and composite antimicrobial resistance index in acute care hospitals and long-term care facilities: results from two European point prevalence surveys, 2016 to 2017[J]. Eur Commun Dis Bull, 2018, 23(46): 1800516.
[本文引用: 1]
[2]
WILLEMSEN I, GROENHUIJZEN A, BOGAERS D, et al. Appropriateness of antimicrobial therapy measured by repeated prevalence surveys[J]. Antimicrob Agents Chemother, 2007, 51(3): 864-867.
[本文引用: 1]
[3]
VERSPORTEN A, ZARB P, CANIAUX I, et al. Antimicrobial consumption and resistance in adult hospital inpatients in 53 countries: results of an internet-based global point prevalence survey[J]. Lancet Glob Health, 2018, 6(6): e619-e629.
[本文引用: 5]
[4]
SHAIKH Q, SARFARAZ S, RAHIM A, et al. WHO point prevalence survey to describe the use of antimicrobials at a tertiary care center in Pakistan: a situation analysis for establishing an antimicrobial stewardship program[J]. Antibiotics, 2022, 11(11): 1555.
[本文引用: 1]
[5]
VANDAEL E, LATOUR K, GOOSSENS H, et al. Point prevalence survey of antimicrobial use and healthcare-associated infections in Belgian acute care hospitals: results of the Global-PPS and ECDC-PPS 2017[J]. Antimicrob Resist Infect Control, 2020, 9(1): 13.
[本文引用: 1]
[6]
叶家兴, 徐琨. 运用ABC分析法调查2013年药物使用情况[J]. 现代实用医学, 2014, 26(6): 759-761.
[本文引用: 1]
YE J X, XU K. ABC analysis method was used to investigate the drug use in 2013[J]. Modern Practical Medicine,2014, 26(6): 759-761.
[本文引用: 1]
[7]
HORUMPENDE P G, MSHANA S E, MOUW E F, et al. Point prevalence survey of antimicrobial use in three hospitals in North-Eastern Tanzania[J]. Antimicrob Resist Infect Control, 2020, 9(1): 149.
[本文引用: 1]
[8]
ELHAJJI F D, AL-TAANI G M, ANANI L, et al. Comparative point prevalence survey of antimicrobial consumption between a hospital in Northern Ireland and a hospital in Jordan[J]. BMC Health Serv Res, 2018, 18(1): 849.
[本文引用: 1]
[9]
王顺彩, 刘旭昕, 王凯, 等. 青海省东部地区9所医疗机构住院患者抗菌药物日使用率调查[J]. 中国抗生素杂志, 2020, 45(8): 814-818.
[本文引用: 1]
WANG S C, LIU X X, WANG K, et al. Survey on daily antimicrobial usage in patients in nine hospitals in the east area of Qinghai province[J]. Chinese Journal of Antibiotics, 2020, 45(8): 814-818.
[本文引用: 1]
[10]
钟洪兰, 李艳. 抗菌药物使用强度控制的原则和六项技术干预策略[J]. 现代医院, 2019, 19(7): 958-960, 963.
[本文引用: 1]
ZHONG H L, LI Y. Principles of intensity control of antimicrobial drug use and six technical intervention strategies[J]. Modern Hospital, 2019, 19(7): 958-960, 963.
[本文引用: 1]
[11]
JR O R C. Antimicrobial stewardship: concepts and strategies in the 21st century[J]. Diagn Microbiol Infect Dis, 2008, 61(1): 110-128.
[本文引用: 1]
[12]
李介祚. 中国与发达国家医学博士生教育之比较研究[J]. 中国高等医学教育, 1996(4): 35-36.
[本文引用: 1]
LI J Z. Comparative study of medical doctoral education between China and developed countries[J]. China Higher Medical Education, 1996(4): 35-36.
[本文引用: 1]
[13]
陈娟娟, 王松, 姚明解, 等.我院新冠肺炎疫情期间发热门诊隔离区用药处方及抗菌药物使用情况分析[J]. 中国医药导刊, 2021, 23(12): 952-955.
[本文引用: 1]
CHEN J J, WANG S, YAO M J, et al. Analysis of drug prescriptions and use of antimicrobial agents in the isolation area of fever clinic in our hospital during COVID-19 Pandemic[J]. Chinese Journal of Medicinal Guide, 2021, 23(12): 952-955.
[本文引用: 1]
[14]
喻玮, 肖永红. 正确认识联合用药治疗耐药菌感染[J]. 医药导报, 2019, 38(7): 835-842.
[本文引用: 1]
YU W, XIAO Y H. Proper understanding on the combined medication for the therapy of resistant bacterial infection[J]. Herald of Medicine, 2019, 38(7): 835-842.
[本文引用: 1]
[15]
张小亮, 李芳斌, 袁小龙, 等. 抗菌药物联合用药增加医院感染发生风险的研究[J]. 中国消毒学杂志, 2022, 39(7): 513-517.
[本文引用: 1]
ZHANG X L, LI F B, YUAN X L, et al. Combined use of antibiotics as a risk factor for nosocomial infections: a case-control study[J]. Chinese Journal of Disinfection, 2022, 39(7): 513-517.
[本文引用: 1]
[16]
何艳, 吴广杰, 王璐, 等. 应用PDCA法践行临床药师主导的抗菌药物联合用药管理[J]. 医药导报, 2022, 41(4): 588-592.
[本文引用: 1]
HE Y, WU G J, WANG L, et al. Clinical pharmacists dominated management of antibiotic combinations by using PDCA method[J]. Herald of Medicine, 2022, 41(4): 588-592.
[本文引用: 1]
[17]
邬秀娟. 我院抗菌药物联合用药情况分析[J]. 中国保健营养, 2020, 30(27): 291.
[本文引用: 1]
WU X J. Analysis of antimicrobial drug co-administration in our hospital[J]. China Health Care & Nutrition, 2020, 30(27): 291.
[本文引用: 1]
[18]
FENTIE A M, DEGEFAW Y, ASFAW G, et al. Multicentre point-prevalence survey of antibiotic use and healthcare-associated infections in Ethiopian hospitals[J]. BMJ Open, 2022, 12(2): e054541.
[本文引用: 1]
[19]
WITH K D, ALLERBERGER F, AMANN S, et al. Strategies to enhance rational use of antibiotics in hospital: a guideline by the German Society for Infectious Diseases[J]. Infection, 2016, 44(3): 395-439.
[本文引用: 1]
[20]
中华人民共和国国家卫生和计划生育委员会办公厅, 中华人民共和国国家中医药管理局办公室, 中国人民解放军总后勤部卫生部药品器材局. 关于印发抗菌药物临床应用指导原则(2015年版)的通知: 国卫办医发[2015]43号[A/OL]. (2015-07-24)[2023-04-16]. http://www.nhc.gov.cn/yzygj/s3593/201508/c18e1014de6c45ed9f6f9d592b43db42.shtml.
[本文引用: 1]
General Office of National Health and Family Planning Commission of the People′s Republic of China, Office of the State Administration of Traditional Chinese Medicine of the People′s Republic of China, Bureau of Medicines and Devices of the Ministry of Health of the People′s Liberation Army′s General Logistics Department. Notice on the printing and distribution of the Guiding Principles for the Clinical Application of Antibiotics (2015 Edition) (No. 43[2015] of General Office of National Health and Family Planning Commission of the People′s Republic of China)[A/OL]. (2015-07-24)[2023-04-16]. http://www.nhc.gov.cn/yzygj/s3593/201508/c18e1014de6c45ed9f6f9d592b43db42.shtml.
[本文引用: 1]
[21]
ZARB P, AMADEO B, MULLER A, et al. Identification of targets for quality improvement in antimicrobial prescribing: the web-based ESAC Point Prevalence Survey 2009[J]. J Antimicrob Chemother, 2011, 66(2): 443-449.
[本文引用: 1]
[22]
ANAND PARAMADHAS B D, TIROYAKGOSI C, MPINDA-JOSEPH P, et al. Point prevalence study of antimicrobial use among hospitals across Botswana; findings and implications[J]. Expert Rev Anti Infect Ther, 2019, 17(7): 535-546.
[本文引用: 1]
[23]
GUTEMA G, HÅKONSEN H, ENGIDAWORK E, et al. Multiple challenges of antibiotic use in a large hospital in Ethiopia - a ward-specific study showing high rates of hospital-acquired infections and ineffective prophylaxis[J]. BMC Health Serv Res, 2018, 18(1): 326.
[本文引用: 1]
[24]
ABUBAKAR U. Antibiotic use among hospitalized patients in northern Nigeria : a multicenter point-prevalence survey[J]. BMC Infect Dis, 2020, 20(1): 86.
[本文引用: 1]
[25]
田宝成, 左美玲. 临床药师对基层医院抗菌药物使用率、使用强度的影响[J]. 四川医学, 2014, 35(4): 478-479.
[本文引用: 1]
[26]
SAHA S K, HAWES L, MAZZA D. Effectiveness of interventions involving pharmacists on antibiotic prescribing by general practitioners: a systematic review and meta-analysis[J]. J Antimicrob Chemother, 2019, 74(5): 1173-1181.
[本文引用: 1]
[27]
RIORDAN D O, WALSH K A, GALVIN R, et al. The effect of pharmacist-led interventions in optimising prescribing in older adults in primary care: a systematic review[J]. SAGE Open Med, 2016, 4: 2050312116652568.
[本文引用: 1]
[28]
赵明琴, 粟珊, 陈乾, 等. 临床药师实施临床路径合理用药监管效果评价[J]. 中国药业, 2021, 30(7): 90-93.
[本文引用: 1]
ZHAO M Q, SU S, CHEN Q, et al. Effect evaluation of clinical pharmacists′ implementation of the supervision of rational drug use in the clinical pathway[J]. China Pharmaceuticals, 2021, 30(7): 90-93.
[本文引用: 1]
[29]
张思兵, 刘运喜, 杜明梅, 等. 住院患者抗菌药物使用率与医院感染发病率变化的趋势分析[J]. 中华医院感染学杂志, 2018, 28(12): 1768-1773.
[本文引用: 1]
ZHANG S B, LIU Y X, DU M M, et al. Changing trends of utilization rates of antibiotics and prevalence rates of nosocomial infections in hospitalized patients[J]. Chinese Journal of Nosocomiology, 2018, 28(12): 1768-1773.
[本文引用: 1]
[30]
危华玲, 农生洲. 头孢菌素类抗菌药物使用强度与革兰阴性菌耐药率变化的相关性[J]. 中国医院用药评价与分析, 2016, 16(5): 664-666.
[本文引用: 1]
WEI H L, NONG S Z. Correlation of use intensity of cephalosporins and changes of gram-negative bacteria resistance rate[J]. Evaluation and Analysis of Drug-Use in Hospitals of China, 2016, 16(5): 664-666.
[本文引用: 1]
[31]
崔岩. 192例头孢菌素类抗菌药物不良反应分析[J]. 中国医药导刊, 2018, 20(10): 637-640.
[本文引用: 1]
CUI Y. Analysis on 192 cases of adverse drug reactions of cephalosporin antibiotics[J]. Chinese Journal of Medical Guide, 2018, 20(10): 637-640.
[本文引用: 1]
[32]
赖陈雄. 第三代头孢菌素类抗菌药物的临床合理用药研究[J]. 基层医学论坛, 2021, 25(13): 1914-1916.
[本文引用: 1]
LAI C X. Research on the clinical rational use of the third generation of cephalosporins[J]. The Medical Forum, 2021, 25(13): 1914-1916.
[本文引用: 1]
[33]
梁琦, 杨淑贞. 普外科围术期抗菌药物预防应用的临床分析研究[J]. 健康之友, 2021(14): 76.
[本文引用: 1]
LIANG Q, YANG S Z. Clinical analysis of perioperative antimicrobial prophylaxis in general surgery[J]. Healthful Friend, 2021(14): 76.
[本文引用: 1]
[34]
方会慧, 夏泉, 张菁, 等. 多黏菌素类与其他抗菌药物联合用药抗耐碳青霉烯类肺炎克雷伯菌的体外研究进展[J]. 中国感染与化疗杂志, 2022, 22(6): 767-772.
[本文引用: 1]
FANG H H, XIA Q, ZHANG J, et al. Latest advances of in vitro studies on polymyxin-based combination therapies for carbapenem-resistant Klebsiella pneumoniae[J]. Chinese Journal of Infection and Chemotherapy, 2022, 22(6): 767-772.
[本文引用: 1]
[35]
徐智, 董双全. 注射用头孢菌素类抗菌药物的不良反应研究进展[J]. 中国医院用药评价与分析, 2019, 19(1): 122-123, 125.
[本文引用: 1]
XU Z, DONG S Q. Research Progress on Adverse Drug Reactions of Cephalosporins for Injection[J]. Evaluation and Analysis of Drug-Use in Hospitals of China, 2019, 19(1): 122-123, 125.
[本文引用: 1]
[36]
LEE C, WALKER S A, DANEMAN N, et al. Point prevalence survey of antimicrobial utilization in a Canadian tertiary-care teaching hospital[J]. J Epidemiol Glob Health, 2015, 5(2): 143-150.
[本文引用: 1]
[37]
IOANNOU P, ASTRINAKI E, VITSAXAKI E, et al. A point prevalence survey of healthcare-associated infections and antimicrobial use in public acute care hospitals in Crete, Greece[J]. Antibiotics, 2022, 11(9): 1258.
[本文引用: 1]
[38]
SALEEM Z, GODMAN B, HASSALI M A, et al. Point prevalence surveys of health-care-associated infections: a systematic review[J]. Pathog Glob Health, 2019, 113(4): 191-205.
[本文引用: 1]
[39]
周云春, 董文斌, 李世福, 等. 呼吸系统疾病住院患者医院感染的相关因素[J]. 昆明医科大学学报, 2020, 41(9): 86-92.
[本文引用: 1]
ZHOU Y C, DONG W B, LI S F, et al. Analysis of factors related to nosocomial infection in patients with respiratory diseases[J]. Journal of Kunming Medical University, 2020, 41(9): 86-92.
[本文引用: 1]
[40]
张娟娟. 重症监护病房重型颅脑损伤昏迷患者肺部多重耐药菌感染现状及影响因素分析[J]. 护理实践与研究, 2021, 18(10): 1440-1443.
[本文引用: 1]
ZHANG J J. Current status of multi-drug resistant bacteria infection in the lungs of patients undergoing severe craniocerebral injury and coma in intensive care unit and analysis of its influencing factors[J]. Nursing Practice and Research, 2021, 18(10): 1440-1443.
[本文引用: 1]
[41]
董亚兴, 周游, 高文进. 神经外科重症监护室医院感染病原菌及影响因素分析[J]. 局解手术学杂志, 2023, 32(3): 258-261.
[本文引用: 1]
DONG Y X, ZHOU Y, GAO W J. Pathogenic bacterium and influencing factors of nosocomial infection in neurosurgical intensive care unit[J]. Journal of Regional Anatomy and Operative Surgery, 2023, 32(3): 258-261.
[本文引用: 1]
[42]
高连军, 高炜, 李建军. 新型冠状病毒肺炎患者呼吸康复研究进展[J]. 中国康复医学杂志, 2022, 37(5): 694-698.
[本文引用: 1]
GAO L J, GAO W, LI J J. Research progress of respiratory rehabilitation of patients with novel coronavirus pneumonia[J]. Chinese Journal of Rehabilitation Medicine, 2022, 37(5): 694-698.
[本文引用: 1]
[43]
蒲强红, 唐艳, 朱璀钇. 临床药师对抗菌药物使用强度指标的干预研究[J]. 基层医学论坛, 2018, 22(28): 4042-4044.
[本文引用: 1]
PU Q H, TANG Y, ZHU C Y. Effect of clinical pharmacist intervention on antibacterial use density in inpatients[J]. The Medical Forum, 2018, 22(28): 4042-4044.
[本文引用: 1]
[44]
张炜, 隋友乐, 韩璐, 等. 住院抗菌药物精细化管理实践[J]. 解放军医院管理杂志, 2019, 26(5): 497-500.
[本文引用: 1]
ZHANG W, SUI Y L, HAN L, et al. Practical research of meticulous management of antibiotics in the hospital[J]. Hospital Administration Journal of Chinese People′s Liberation Army, 2019, 26(5): 497-500.
[本文引用: 1]
[45]
中华人民共和国国家卫生和计划生育委员会, 中华人民共和国国家发展和改革委员会, 中华人民共和国教育部, 等. 关于印发遏制细菌耐药国家行动计划(2016-2020年)的通知: 国卫医发[2016]43号[A/OL]. (2016-08-05)[2023-04-16]. https://www.gov.cn/xinwen/2016-08/25/content_5102348.htm.
[本文引用: 1]
National Health and Family Planning Commission of the People′s Republic of China, National Development and Reform Commission of the People′s Republic of China, Ministry of Education of the People′s Republic of China, et al. Notice on the printing and distribution of the National Action Plan to Contain Antimicrobial Resistance (2016-2020) (No.43[2016] of National Health and Family Planning Commission of the People′s Republic of China) [A/OL]. (2016-08-05)[2023-04-16]. https://www.gov.cn/xinwen/2016-08/25/content_5102348.htm.
[本文引用: 1]
1
... 断面时点流行病学调查(point prevalence survey,PPS)方法由世界卫生组织提出,是指在某一时点对医院抗菌药物使用情况以及医院相关感染(healthcare-associated infection,HAI)开展调查,所有参与调查的单位按照统一方法采集信息.该方法是流行病学调查中较为实用的方法[1 ] .该方法优势在于可多次开展,医院可根据初次调查出现的问题设计改进措施,在后续的调查中通过数据反映改进措施的有效性.PPS方法所获取的不同国家及单位之间数据也可以进行比较,形成连续数据库,对判断全球医院抗菌药物使用情况变化有较好的参考价值[2 ] .2013年第四届国际医院获得性感染论坛“无国界抗菌药物耐药性控制”会议达成全球PPS共识,2014年正式启动.2015年全球共有53个国家303家医院参与全球PPS行动[3 ] .PPS行动的价值得到了多项研究的肯定,医务工作者可通过重复的PPS结果改变实践、衡量干预措施的影响,提高抗菌药物使用的质量[4 -5 ] .在我国,有4家医院于2018年加入全球PPS行动,并在欧洲临床微生物学和传染病学年会上进行交流.为评估抗菌药物使用情况,为医院公共卫生政策的优化提供参考数据,徐州医科大学附属医院于2019年10月参与由国家卫生健康委医院管理研究所发起的医院抗菌药物使用及医院感染PPS项目.为了解突发重大公共卫生事件下住院患者抗菌药物、外科手术预防用抗菌药物的使用情况以及HAI情况变化,于2022年同期再次进行相同科室的PPS研究. ...
1
... 断面时点流行病学调查(point prevalence survey,PPS)方法由世界卫生组织提出,是指在某一时点对医院抗菌药物使用情况以及医院相关感染(healthcare-associated infection,HAI)开展调查,所有参与调查的单位按照统一方法采集信息.该方法是流行病学调查中较为实用的方法[1 ] .该方法优势在于可多次开展,医院可根据初次调查出现的问题设计改进措施,在后续的调查中通过数据反映改进措施的有效性.PPS方法所获取的不同国家及单位之间数据也可以进行比较,形成连续数据库,对判断全球医院抗菌药物使用情况变化有较好的参考价值[2 ] .2013年第四届国际医院获得性感染论坛“无国界抗菌药物耐药性控制”会议达成全球PPS共识,2014年正式启动.2015年全球共有53个国家303家医院参与全球PPS行动[3 ] .PPS行动的价值得到了多项研究的肯定,医务工作者可通过重复的PPS结果改变实践、衡量干预措施的影响,提高抗菌药物使用的质量[4 -5 ] .在我国,有4家医院于2018年加入全球PPS行动,并在欧洲临床微生物学和传染病学年会上进行交流.为评估抗菌药物使用情况,为医院公共卫生政策的优化提供参考数据,徐州医科大学附属医院于2019年10月参与由国家卫生健康委医院管理研究所发起的医院抗菌药物使用及医院感染PPS项目.为了解突发重大公共卫生事件下住院患者抗菌药物、外科手术预防用抗菌药物的使用情况以及HAI情况变化,于2022年同期再次进行相同科室的PPS研究. ...
5
... 断面时点流行病学调查(point prevalence survey,PPS)方法由世界卫生组织提出,是指在某一时点对医院抗菌药物使用情况以及医院相关感染(healthcare-associated infection,HAI)开展调查,所有参与调查的单位按照统一方法采集信息.该方法是流行病学调查中较为实用的方法[1 ] .该方法优势在于可多次开展,医院可根据初次调查出现的问题设计改进措施,在后续的调查中通过数据反映改进措施的有效性.PPS方法所获取的不同国家及单位之间数据也可以进行比较,形成连续数据库,对判断全球医院抗菌药物使用情况变化有较好的参考价值[2 ] .2013年第四届国际医院获得性感染论坛“无国界抗菌药物耐药性控制”会议达成全球PPS共识,2014年正式启动.2015年全球共有53个国家303家医院参与全球PPS行动[3 ] .PPS行动的价值得到了多项研究的肯定,医务工作者可通过重复的PPS结果改变实践、衡量干预措施的影响,提高抗菌药物使用的质量[4 -5 ] .在我国,有4家医院于2018年加入全球PPS行动,并在欧洲临床微生物学和传染病学年会上进行交流.为评估抗菌药物使用情况,为医院公共卫生政策的优化提供参考数据,徐州医科大学附属医院于2019年10月参与由国家卫生健康委医院管理研究所发起的医院抗菌药物使用及医院感染PPS项目.为了解突发重大公共卫生事件下住院患者抗菌药物、外科手术预防用抗菌药物的使用情况以及HAI情况变化,于2022年同期再次进行相同科室的PPS研究. ...
... 抗菌药物是一把“双刃剑”,在控制感染性疾病的发生、降低人类死亡率等方面发挥了重要作用[6 ] ,同时,由于抗菌药物的滥用,细菌耐药问题逐渐凸显.感染多重耐药菌会导致患者治疗失败,病死率上升,住院费用增加[3 ] .细菌耐药已是全球公共卫生问题之一[7 ] .突发重大公共卫生事件下使用PPS方法所得数据变化对于帮助医院抗菌药物使用合理化、减少多重耐药菌的出现、判断已制定政策的效率、确定医院改进方向至关重要[8 ] .本研究使用PPS方法分别于2019年和2022年对医院抗菌药物使用及医院感染情况进行调查,现分析如下. ...
... 本研究两次相关调查显示:2022年与2019年相比,PPS当天抗菌药物使用率呈下降趋势;2022年PPS当天抗菌药物使用率为33.5%,高于VERSPORTEN等[3 ] 人对欧美国家抗菌药物使用进行的PPS结果(约为30%),但低于非洲大部分国家抗菌药物的使用率,与国内其他同等级医院抗菌药物使用率相近[9 ] .不同国家抗菌药物使用率出现差距的原因可能和国家政策或临床医师对抗菌药物合理使用了解程度相关[10 ] .早在20世纪90年代,美国、欧盟、澳大利亚等国相继提出抗菌药物管理政策,监测细菌耐药,减少抗菌药物的不合理使用[11 ] ,我国对抗菌药物的管理起步晚.欧美国家对药师及医师的基本要求较高,大多临床药师及医师具有高等学历,其医学专业设置的课程使毕业生有坚实的专业知识和技能[12 ] .欧美国家对抗菌药物管理政策的完善及临床工作者较高的专业水平使得其抗菌药物使用更加规范.2019年至2022年间,受疫情影响,医院收治患者的疾病种类及就诊数量有所变化,这在一定程度上影响了抗菌药物的使用[13 ] .住院患者抗菌药物使用率的下降也说明越来越多的医师能够遵循相关规定,合理用药,避免使用不必要的抗菌药物进行疾病治疗.本院在保证正常治疗效果的情况下设置抗菌药物使用率目标值,加强培训管理,提高了抗菌药物合理使用水平,减少患者就诊开销,提高患者就诊满意度. ...
... 2022年住院患者使用抗菌药物有用药/停药记录、抗菌药物使用遵循诊疗指南率、抗菌药物使用基于炎症指标率较2019年均有显著提高,医生经验性使用抗菌药物率有所下降.2022年住院患者使用抗菌药物有用药/停药记录率均在90%以上,高于欧洲抗菌药物PPS研究结果(80%)[21 ] .判断抗菌药物使用是否规范,其中一项重要的指标是抗菌药物使用遵循诊疗指南率.本研究中抗菌药物使用遵循诊疗指南率从88.6%提升至92.1%,该结果与欧美地区相似,高于亚洲其他国家(如韩国、新加坡等)[3 ] .医生经验性使用抗菌药物率与发达国家(27.1%~50.3%)[22 -23 ] 类似,与低收入国家(70.6%~80.1%)[24 ] 形成鲜明对比.抗菌药物使用规范性的提升离不开国家的政策支持、医院感染管理科的参与及临床工作者的努力.相关文献显示,临床药师在抗菌药物合理使用方面影响较大[25 ] .本院临床药师在日常工作中能够参与临床抗菌药物应用管理工作,指导临床医师合理用药,为临床抗菌药物使用提供专业支持.Meta分析[26 -27 ] 显示,临床药师积极参与科室查房与抗菌药物管理可有效提高医师遵循诊疗指南率,提高临床科室抗菌药物使用的规范性.同时,临床药师在参与患者的诊治过程中可给予患者一定的用药安全知识讲解,这在一定程度上能够提高患者用药的依从性,确保用药疗效[28 ] .未来仍需继续加强临床医师与临床药师的沟通合作,为住院患者的治疗提供针对性强、安全合理的抗菌药物. ...
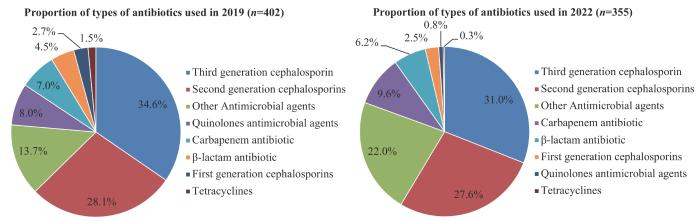
... 2019年与2022年抗菌药物使用率居于前三的均是第三代头孢菌素、第二代头孢菌素、其他抗菌药物,这一结果和张思兵等[29 ] 研究结果类似,第三代、第二代头孢菌素头及其他抗菌药物是住院患者抗菌药物使用率最高的前三种药物,同时,第三代头孢菌素也是拉丁美洲、东欧及南欧第一大常用的抗菌药物[3 ] .第三代头孢菌素每一年使用率位居第一可能是因为其抗菌谱广,副作用少,上市种类多[30 -31 ] .与第一代和第二代头孢菌素相比,第三代头孢菌素对革兰阴性菌作用更强[32 ] .《抗菌药物临床应用指导原则(2015年版)》推荐各类外科手术预防性抗菌药物选择第一、第二代头孢菌素,进行外科手术的患者在符合预防用药的指征下临床医师均会选择使用抗菌药物[33 ] ,因此第二代头孢菌素使用量位居第二.而其他抗菌药物和临床常用抗菌药物联合使用可以增加药物协同作用[34 ] .头孢菌素类抗菌药物属于半合成抗菌药物,杀菌作用较强,临床医师需要关注药物作用,安全用药,否则更容易降低病原菌对药物的敏感性[35 ] . ...
1
... 断面时点流行病学调查(point prevalence survey,PPS)方法由世界卫生组织提出,是指在某一时点对医院抗菌药物使用情况以及医院相关感染(healthcare-associated infection,HAI)开展调查,所有参与调查的单位按照统一方法采集信息.该方法是流行病学调查中较为实用的方法[1 ] .该方法优势在于可多次开展,医院可根据初次调查出现的问题设计改进措施,在后续的调查中通过数据反映改进措施的有效性.PPS方法所获取的不同国家及单位之间数据也可以进行比较,形成连续数据库,对判断全球医院抗菌药物使用情况变化有较好的参考价值[2 ] .2013年第四届国际医院获得性感染论坛“无国界抗菌药物耐药性控制”会议达成全球PPS共识,2014年正式启动.2015年全球共有53个国家303家医院参与全球PPS行动[3 ] .PPS行动的价值得到了多项研究的肯定,医务工作者可通过重复的PPS结果改变实践、衡量干预措施的影响,提高抗菌药物使用的质量[4 -5 ] .在我国,有4家医院于2018年加入全球PPS行动,并在欧洲临床微生物学和传染病学年会上进行交流.为评估抗菌药物使用情况,为医院公共卫生政策的优化提供参考数据,徐州医科大学附属医院于2019年10月参与由国家卫生健康委医院管理研究所发起的医院抗菌药物使用及医院感染PPS项目.为了解突发重大公共卫生事件下住院患者抗菌药物、外科手术预防用抗菌药物的使用情况以及HAI情况变化,于2022年同期再次进行相同科室的PPS研究. ...
1
... 断面时点流行病学调查(point prevalence survey,PPS)方法由世界卫生组织提出,是指在某一时点对医院抗菌药物使用情况以及医院相关感染(healthcare-associated infection,HAI)开展调查,所有参与调查的单位按照统一方法采集信息.该方法是流行病学调查中较为实用的方法[1 ] .该方法优势在于可多次开展,医院可根据初次调查出现的问题设计改进措施,在后续的调查中通过数据反映改进措施的有效性.PPS方法所获取的不同国家及单位之间数据也可以进行比较,形成连续数据库,对判断全球医院抗菌药物使用情况变化有较好的参考价值[2 ] .2013年第四届国际医院获得性感染论坛“无国界抗菌药物耐药性控制”会议达成全球PPS共识,2014年正式启动.2015年全球共有53个国家303家医院参与全球PPS行动[3 ] .PPS行动的价值得到了多项研究的肯定,医务工作者可通过重复的PPS结果改变实践、衡量干预措施的影响,提高抗菌药物使用的质量[4 -5 ] .在我国,有4家医院于2018年加入全球PPS行动,并在欧洲临床微生物学和传染病学年会上进行交流.为评估抗菌药物使用情况,为医院公共卫生政策的优化提供参考数据,徐州医科大学附属医院于2019年10月参与由国家卫生健康委医院管理研究所发起的医院抗菌药物使用及医院感染PPS项目.为了解突发重大公共卫生事件下住院患者抗菌药物、外科手术预防用抗菌药物的使用情况以及HAI情况变化,于2022年同期再次进行相同科室的PPS研究. ...
1
... 抗菌药物是一把“双刃剑”,在控制感染性疾病的发生、降低人类死亡率等方面发挥了重要作用[6 ] ,同时,由于抗菌药物的滥用,细菌耐药问题逐渐凸显.感染多重耐药菌会导致患者治疗失败,病死率上升,住院费用增加[3 ] .细菌耐药已是全球公共卫生问题之一[7 ] .突发重大公共卫生事件下使用PPS方法所得数据变化对于帮助医院抗菌药物使用合理化、减少多重耐药菌的出现、判断已制定政策的效率、确定医院改进方向至关重要[8 ] .本研究使用PPS方法分别于2019年和2022年对医院抗菌药物使用及医院感染情况进行调查,现分析如下. ...
1
... 抗菌药物是一把“双刃剑”,在控制感染性疾病的发生、降低人类死亡率等方面发挥了重要作用[6 ] ,同时,由于抗菌药物的滥用,细菌耐药问题逐渐凸显.感染多重耐药菌会导致患者治疗失败,病死率上升,住院费用增加[3 ] .细菌耐药已是全球公共卫生问题之一[7 ] .突发重大公共卫生事件下使用PPS方法所得数据变化对于帮助医院抗菌药物使用合理化、减少多重耐药菌的出现、判断已制定政策的效率、确定医院改进方向至关重要[8 ] .本研究使用PPS方法分别于2019年和2022年对医院抗菌药物使用及医院感染情况进行调查,现分析如下. ...
1
... 抗菌药物是一把“双刃剑”,在控制感染性疾病的发生、降低人类死亡率等方面发挥了重要作用[6 ] ,同时,由于抗菌药物的滥用,细菌耐药问题逐渐凸显.感染多重耐药菌会导致患者治疗失败,病死率上升,住院费用增加[3 ] .细菌耐药已是全球公共卫生问题之一[7 ] .突发重大公共卫生事件下使用PPS方法所得数据变化对于帮助医院抗菌药物使用合理化、减少多重耐药菌的出现、判断已制定政策的效率、确定医院改进方向至关重要[8 ] .本研究使用PPS方法分别于2019年和2022年对医院抗菌药物使用及医院感染情况进行调查,现分析如下. ...
1
... 抗菌药物是一把“双刃剑”,在控制感染性疾病的发生、降低人类死亡率等方面发挥了重要作用[6 ] ,同时,由于抗菌药物的滥用,细菌耐药问题逐渐凸显.感染多重耐药菌会导致患者治疗失败,病死率上升,住院费用增加[3 ] .细菌耐药已是全球公共卫生问题之一[7 ] .突发重大公共卫生事件下使用PPS方法所得数据变化对于帮助医院抗菌药物使用合理化、减少多重耐药菌的出现、判断已制定政策的效率、确定医院改进方向至关重要[8 ] .本研究使用PPS方法分别于2019年和2022年对医院抗菌药物使用及医院感染情况进行调查,现分析如下. ...
1
... 本研究两次相关调查显示:2022年与2019年相比,PPS当天抗菌药物使用率呈下降趋势;2022年PPS当天抗菌药物使用率为33.5%,高于VERSPORTEN等[3 ] 人对欧美国家抗菌药物使用进行的PPS结果(约为30%),但低于非洲大部分国家抗菌药物的使用率,与国内其他同等级医院抗菌药物使用率相近[9 ] .不同国家抗菌药物使用率出现差距的原因可能和国家政策或临床医师对抗菌药物合理使用了解程度相关[10 ] .早在20世纪90年代,美国、欧盟、澳大利亚等国相继提出抗菌药物管理政策,监测细菌耐药,减少抗菌药物的不合理使用[11 ] ,我国对抗菌药物的管理起步晚.欧美国家对药师及医师的基本要求较高,大多临床药师及医师具有高等学历,其医学专业设置的课程使毕业生有坚实的专业知识和技能[12 ] .欧美国家对抗菌药物管理政策的完善及临床工作者较高的专业水平使得其抗菌药物使用更加规范.2019年至2022年间,受疫情影响,医院收治患者的疾病种类及就诊数量有所变化,这在一定程度上影响了抗菌药物的使用[13 ] .住院患者抗菌药物使用率的下降也说明越来越多的医师能够遵循相关规定,合理用药,避免使用不必要的抗菌药物进行疾病治疗.本院在保证正常治疗效果的情况下设置抗菌药物使用率目标值,加强培训管理,提高了抗菌药物合理使用水平,减少患者就诊开销,提高患者就诊满意度. ...
1
... 本研究两次相关调查显示:2022年与2019年相比,PPS当天抗菌药物使用率呈下降趋势;2022年PPS当天抗菌药物使用率为33.5%,高于VERSPORTEN等[3 ] 人对欧美国家抗菌药物使用进行的PPS结果(约为30%),但低于非洲大部分国家抗菌药物的使用率,与国内其他同等级医院抗菌药物使用率相近[9 ] .不同国家抗菌药物使用率出现差距的原因可能和国家政策或临床医师对抗菌药物合理使用了解程度相关[10 ] .早在20世纪90年代,美国、欧盟、澳大利亚等国相继提出抗菌药物管理政策,监测细菌耐药,减少抗菌药物的不合理使用[11 ] ,我国对抗菌药物的管理起步晚.欧美国家对药师及医师的基本要求较高,大多临床药师及医师具有高等学历,其医学专业设置的课程使毕业生有坚实的专业知识和技能[12 ] .欧美国家对抗菌药物管理政策的完善及临床工作者较高的专业水平使得其抗菌药物使用更加规范.2019年至2022年间,受疫情影响,医院收治患者的疾病种类及就诊数量有所变化,这在一定程度上影响了抗菌药物的使用[13 ] .住院患者抗菌药物使用率的下降也说明越来越多的医师能够遵循相关规定,合理用药,避免使用不必要的抗菌药物进行疾病治疗.本院在保证正常治疗效果的情况下设置抗菌药物使用率目标值,加强培训管理,提高了抗菌药物合理使用水平,减少患者就诊开销,提高患者就诊满意度. ...
1
... 本研究两次相关调查显示:2022年与2019年相比,PPS当天抗菌药物使用率呈下降趋势;2022年PPS当天抗菌药物使用率为33.5%,高于VERSPORTEN等[3 ] 人对欧美国家抗菌药物使用进行的PPS结果(约为30%),但低于非洲大部分国家抗菌药物的使用率,与国内其他同等级医院抗菌药物使用率相近[9 ] .不同国家抗菌药物使用率出现差距的原因可能和国家政策或临床医师对抗菌药物合理使用了解程度相关[10 ] .早在20世纪90年代,美国、欧盟、澳大利亚等国相继提出抗菌药物管理政策,监测细菌耐药,减少抗菌药物的不合理使用[11 ] ,我国对抗菌药物的管理起步晚.欧美国家对药师及医师的基本要求较高,大多临床药师及医师具有高等学历,其医学专业设置的课程使毕业生有坚实的专业知识和技能[12 ] .欧美国家对抗菌药物管理政策的完善及临床工作者较高的专业水平使得其抗菌药物使用更加规范.2019年至2022年间,受疫情影响,医院收治患者的疾病种类及就诊数量有所变化,这在一定程度上影响了抗菌药物的使用[13 ] .住院患者抗菌药物使用率的下降也说明越来越多的医师能够遵循相关规定,合理用药,避免使用不必要的抗菌药物进行疾病治疗.本院在保证正常治疗效果的情况下设置抗菌药物使用率目标值,加强培训管理,提高了抗菌药物合理使用水平,减少患者就诊开销,提高患者就诊满意度. ...
1
... 本研究两次相关调查显示:2022年与2019年相比,PPS当天抗菌药物使用率呈下降趋势;2022年PPS当天抗菌药物使用率为33.5%,高于VERSPORTEN等[3 ] 人对欧美国家抗菌药物使用进行的PPS结果(约为30%),但低于非洲大部分国家抗菌药物的使用率,与国内其他同等级医院抗菌药物使用率相近[9 ] .不同国家抗菌药物使用率出现差距的原因可能和国家政策或临床医师对抗菌药物合理使用了解程度相关[10 ] .早在20世纪90年代,美国、欧盟、澳大利亚等国相继提出抗菌药物管理政策,监测细菌耐药,减少抗菌药物的不合理使用[11 ] ,我国对抗菌药物的管理起步晚.欧美国家对药师及医师的基本要求较高,大多临床药师及医师具有高等学历,其医学专业设置的课程使毕业生有坚实的专业知识和技能[12 ] .欧美国家对抗菌药物管理政策的完善及临床工作者较高的专业水平使得其抗菌药物使用更加规范.2019年至2022年间,受疫情影响,医院收治患者的疾病种类及就诊数量有所变化,这在一定程度上影响了抗菌药物的使用[13 ] .住院患者抗菌药物使用率的下降也说明越来越多的医师能够遵循相关规定,合理用药,避免使用不必要的抗菌药物进行疾病治疗.本院在保证正常治疗效果的情况下设置抗菌药物使用率目标值,加强培训管理,提高了抗菌药物合理使用水平,减少患者就诊开销,提高患者就诊满意度. ...
1
... 本研究两次相关调查显示:2022年与2019年相比,PPS当天抗菌药物使用率呈下降趋势;2022年PPS当天抗菌药物使用率为33.5%,高于VERSPORTEN等[3 ] 人对欧美国家抗菌药物使用进行的PPS结果(约为30%),但低于非洲大部分国家抗菌药物的使用率,与国内其他同等级医院抗菌药物使用率相近[9 ] .不同国家抗菌药物使用率出现差距的原因可能和国家政策或临床医师对抗菌药物合理使用了解程度相关[10 ] .早在20世纪90年代,美国、欧盟、澳大利亚等国相继提出抗菌药物管理政策,监测细菌耐药,减少抗菌药物的不合理使用[11 ] ,我国对抗菌药物的管理起步晚.欧美国家对药师及医师的基本要求较高,大多临床药师及医师具有高等学历,其医学专业设置的课程使毕业生有坚实的专业知识和技能[12 ] .欧美国家对抗菌药物管理政策的完善及临床工作者较高的专业水平使得其抗菌药物使用更加规范.2019年至2022年间,受疫情影响,医院收治患者的疾病种类及就诊数量有所变化,这在一定程度上影响了抗菌药物的使用[13 ] .住院患者抗菌药物使用率的下降也说明越来越多的医师能够遵循相关规定,合理用药,避免使用不必要的抗菌药物进行疾病治疗.本院在保证正常治疗效果的情况下设置抗菌药物使用率目标值,加强培训管理,提高了抗菌药物合理使用水平,减少患者就诊开销,提高患者就诊满意度. ...
1
... 本研究两次相关调查显示:2022年与2019年相比,PPS当天抗菌药物使用率呈下降趋势;2022年PPS当天抗菌药物使用率为33.5%,高于VERSPORTEN等[3 ] 人对欧美国家抗菌药物使用进行的PPS结果(约为30%),但低于非洲大部分国家抗菌药物的使用率,与国内其他同等级医院抗菌药物使用率相近[9 ] .不同国家抗菌药物使用率出现差距的原因可能和国家政策或临床医师对抗菌药物合理使用了解程度相关[10 ] .早在20世纪90年代,美国、欧盟、澳大利亚等国相继提出抗菌药物管理政策,监测细菌耐药,减少抗菌药物的不合理使用[11 ] ,我国对抗菌药物的管理起步晚.欧美国家对药师及医师的基本要求较高,大多临床药师及医师具有高等学历,其医学专业设置的课程使毕业生有坚实的专业知识和技能[12 ] .欧美国家对抗菌药物管理政策的完善及临床工作者较高的专业水平使得其抗菌药物使用更加规范.2019年至2022年间,受疫情影响,医院收治患者的疾病种类及就诊数量有所变化,这在一定程度上影响了抗菌药物的使用[13 ] .住院患者抗菌药物使用率的下降也说明越来越多的医师能够遵循相关规定,合理用药,避免使用不必要的抗菌药物进行疾病治疗.本院在保证正常治疗效果的情况下设置抗菌药物使用率目标值,加强培训管理,提高了抗菌药物合理使用水平,减少患者就诊开销,提高患者就诊满意度. ...
1
... 本研究两次相关调查显示:2022年与2019年相比,PPS当天抗菌药物使用率呈下降趋势;2022年PPS当天抗菌药物使用率为33.5%,高于VERSPORTEN等[3 ] 人对欧美国家抗菌药物使用进行的PPS结果(约为30%),但低于非洲大部分国家抗菌药物的使用率,与国内其他同等级医院抗菌药物使用率相近[9 ] .不同国家抗菌药物使用率出现差距的原因可能和国家政策或临床医师对抗菌药物合理使用了解程度相关[10 ] .早在20世纪90年代,美国、欧盟、澳大利亚等国相继提出抗菌药物管理政策,监测细菌耐药,减少抗菌药物的不合理使用[11 ] ,我国对抗菌药物的管理起步晚.欧美国家对药师及医师的基本要求较高,大多临床药师及医师具有高等学历,其医学专业设置的课程使毕业生有坚实的专业知识和技能[12 ] .欧美国家对抗菌药物管理政策的完善及临床工作者较高的专业水平使得其抗菌药物使用更加规范.2019年至2022年间,受疫情影响,医院收治患者的疾病种类及就诊数量有所变化,这在一定程度上影响了抗菌药物的使用[13 ] .住院患者抗菌药物使用率的下降也说明越来越多的医师能够遵循相关规定,合理用药,避免使用不必要的抗菌药物进行疾病治疗.本院在保证正常治疗效果的情况下设置抗菌药物使用率目标值,加强培训管理,提高了抗菌药物合理使用水平,减少患者就诊开销,提高患者就诊满意度. ...
1
... 本研究两次相关调查显示:2022年与2019年相比,PPS当天抗菌药物使用率呈下降趋势;2022年PPS当天抗菌药物使用率为33.5%,高于VERSPORTEN等[3 ] 人对欧美国家抗菌药物使用进行的PPS结果(约为30%),但低于非洲大部分国家抗菌药物的使用率,与国内其他同等级医院抗菌药物使用率相近[9 ] .不同国家抗菌药物使用率出现差距的原因可能和国家政策或临床医师对抗菌药物合理使用了解程度相关[10 ] .早在20世纪90年代,美国、欧盟、澳大利亚等国相继提出抗菌药物管理政策,监测细菌耐药,减少抗菌药物的不合理使用[11 ] ,我国对抗菌药物的管理起步晚.欧美国家对药师及医师的基本要求较高,大多临床药师及医师具有高等学历,其医学专业设置的课程使毕业生有坚实的专业知识和技能[12 ] .欧美国家对抗菌药物管理政策的完善及临床工作者较高的专业水平使得其抗菌药物使用更加规范.2019年至2022年间,受疫情影响,医院收治患者的疾病种类及就诊数量有所变化,这在一定程度上影响了抗菌药物的使用[13 ] .住院患者抗菌药物使用率的下降也说明越来越多的医师能够遵循相关规定,合理用药,避免使用不必要的抗菌药物进行疾病治疗.本院在保证正常治疗效果的情况下设置抗菌药物使用率目标值,加强培训管理,提高了抗菌药物合理使用水平,减少患者就诊开销,提高患者就诊满意度. ...
1
... 本研究两次相关调查显示:2022年与2019年相比,PPS当天抗菌药物使用率呈下降趋势;2022年PPS当天抗菌药物使用率为33.5%,高于VERSPORTEN等[3 ] 人对欧美国家抗菌药物使用进行的PPS结果(约为30%),但低于非洲大部分国家抗菌药物的使用率,与国内其他同等级医院抗菌药物使用率相近[9 ] .不同国家抗菌药物使用率出现差距的原因可能和国家政策或临床医师对抗菌药物合理使用了解程度相关[10 ] .早在20世纪90年代,美国、欧盟、澳大利亚等国相继提出抗菌药物管理政策,监测细菌耐药,减少抗菌药物的不合理使用[11 ] ,我国对抗菌药物的管理起步晚.欧美国家对药师及医师的基本要求较高,大多临床药师及医师具有高等学历,其医学专业设置的课程使毕业生有坚实的专业知识和技能[12 ] .欧美国家对抗菌药物管理政策的完善及临床工作者较高的专业水平使得其抗菌药物使用更加规范.2019年至2022年间,受疫情影响,医院收治患者的疾病种类及就诊数量有所变化,这在一定程度上影响了抗菌药物的使用[13 ] .住院患者抗菌药物使用率的下降也说明越来越多的医师能够遵循相关规定,合理用药,避免使用不必要的抗菌药物进行疾病治疗.本院在保证正常治疗效果的情况下设置抗菌药物使用率目标值,加强培训管理,提高了抗菌药物合理使用水平,减少患者就诊开销,提高患者就诊满意度. ...
1
... 研究[14 ] 显示,不合理的抗菌药物联合使用会引起患者的二次感染,加重细菌耐药的出现.同时,抗菌药物的联合使用也是住院患者发生医院感染的危险因素[15 ] .此次调查发现,联合使用抗菌药物率呈下降趋势,PPS当天抗菌药物二联使用率从40.8%降至14.2%,三联使用率从6.6%降至3.1%,2019年四联使用率为14.0%,2022年未出现四联使用情况,且2022年二联、三联、四联抗菌药物联合使用率低于何艳等[16 ] 和邬秀娟[17 ] 研究所得结果,与FENTIE等[18 ] 研究的医院相比,本院抗菌药物联合使用率整体较低.国外某些医院抗菌药物联合使用率居高不下可能是缺乏全国性的抗菌药物使用指南,基础诊断设施不完善,迫使医生经验性联合使用抗菌药物[19 ] .在中国,单一抗菌药物能控制的感染不需要联合用药,联合用药需要医师遵循《抗菌药物临床应用指导原则(2015年版)》[20 ] ,充分了解抗菌药物的特点,参考微生物室药敏实验结果,结合临床症状,及时调整用药方案,实现抗菌药物治疗的个体化,保证患者用药安全.本院抗菌药物联合使用率的下降说明本院在落实抗菌药物管理工作方面成效显著,医师对抗菌药物的联合应用认知度提高,能够掌握联合用药指征,为患者提供最佳治疗方案.同时,本院利用信息化助力,设计开发适合本院的抗菌药物审批软件,对多联使用、围术期等管控的抗菌药物进行审批,规范了药物的合理使用. ...
1
... 研究[14 ] 显示,不合理的抗菌药物联合使用会引起患者的二次感染,加重细菌耐药的出现.同时,抗菌药物的联合使用也是住院患者发生医院感染的危险因素[15 ] .此次调查发现,联合使用抗菌药物率呈下降趋势,PPS当天抗菌药物二联使用率从40.8%降至14.2%,三联使用率从6.6%降至3.1%,2019年四联使用率为14.0%,2022年未出现四联使用情况,且2022年二联、三联、四联抗菌药物联合使用率低于何艳等[16 ] 和邬秀娟[17 ] 研究所得结果,与FENTIE等[18 ] 研究的医院相比,本院抗菌药物联合使用率整体较低.国外某些医院抗菌药物联合使用率居高不下可能是缺乏全国性的抗菌药物使用指南,基础诊断设施不完善,迫使医生经验性联合使用抗菌药物[19 ] .在中国,单一抗菌药物能控制的感染不需要联合用药,联合用药需要医师遵循《抗菌药物临床应用指导原则(2015年版)》[20 ] ,充分了解抗菌药物的特点,参考微生物室药敏实验结果,结合临床症状,及时调整用药方案,实现抗菌药物治疗的个体化,保证患者用药安全.本院抗菌药物联合使用率的下降说明本院在落实抗菌药物管理工作方面成效显著,医师对抗菌药物的联合应用认知度提高,能够掌握联合用药指征,为患者提供最佳治疗方案.同时,本院利用信息化助力,设计开发适合本院的抗菌药物审批软件,对多联使用、围术期等管控的抗菌药物进行审批,规范了药物的合理使用. ...
1
... 研究[14 ] 显示,不合理的抗菌药物联合使用会引起患者的二次感染,加重细菌耐药的出现.同时,抗菌药物的联合使用也是住院患者发生医院感染的危险因素[15 ] .此次调查发现,联合使用抗菌药物率呈下降趋势,PPS当天抗菌药物二联使用率从40.8%降至14.2%,三联使用率从6.6%降至3.1%,2019年四联使用率为14.0%,2022年未出现四联使用情况,且2022年二联、三联、四联抗菌药物联合使用率低于何艳等[16 ] 和邬秀娟[17 ] 研究所得结果,与FENTIE等[18 ] 研究的医院相比,本院抗菌药物联合使用率整体较低.国外某些医院抗菌药物联合使用率居高不下可能是缺乏全国性的抗菌药物使用指南,基础诊断设施不完善,迫使医生经验性联合使用抗菌药物[19 ] .在中国,单一抗菌药物能控制的感染不需要联合用药,联合用药需要医师遵循《抗菌药物临床应用指导原则(2015年版)》[20 ] ,充分了解抗菌药物的特点,参考微生物室药敏实验结果,结合临床症状,及时调整用药方案,实现抗菌药物治疗的个体化,保证患者用药安全.本院抗菌药物联合使用率的下降说明本院在落实抗菌药物管理工作方面成效显著,医师对抗菌药物的联合应用认知度提高,能够掌握联合用药指征,为患者提供最佳治疗方案.同时,本院利用信息化助力,设计开发适合本院的抗菌药物审批软件,对多联使用、围术期等管控的抗菌药物进行审批,规范了药物的合理使用. ...
1
... 研究[14 ] 显示,不合理的抗菌药物联合使用会引起患者的二次感染,加重细菌耐药的出现.同时,抗菌药物的联合使用也是住院患者发生医院感染的危险因素[15 ] .此次调查发现,联合使用抗菌药物率呈下降趋势,PPS当天抗菌药物二联使用率从40.8%降至14.2%,三联使用率从6.6%降至3.1%,2019年四联使用率为14.0%,2022年未出现四联使用情况,且2022年二联、三联、四联抗菌药物联合使用率低于何艳等[16 ] 和邬秀娟[17 ] 研究所得结果,与FENTIE等[18 ] 研究的医院相比,本院抗菌药物联合使用率整体较低.国外某些医院抗菌药物联合使用率居高不下可能是缺乏全国性的抗菌药物使用指南,基础诊断设施不完善,迫使医生经验性联合使用抗菌药物[19 ] .在中国,单一抗菌药物能控制的感染不需要联合用药,联合用药需要医师遵循《抗菌药物临床应用指导原则(2015年版)》[20 ] ,充分了解抗菌药物的特点,参考微生物室药敏实验结果,结合临床症状,及时调整用药方案,实现抗菌药物治疗的个体化,保证患者用药安全.本院抗菌药物联合使用率的下降说明本院在落实抗菌药物管理工作方面成效显著,医师对抗菌药物的联合应用认知度提高,能够掌握联合用药指征,为患者提供最佳治疗方案.同时,本院利用信息化助力,设计开发适合本院的抗菌药物审批软件,对多联使用、围术期等管控的抗菌药物进行审批,规范了药物的合理使用. ...
1
... 研究[14 ] 显示,不合理的抗菌药物联合使用会引起患者的二次感染,加重细菌耐药的出现.同时,抗菌药物的联合使用也是住院患者发生医院感染的危险因素[15 ] .此次调查发现,联合使用抗菌药物率呈下降趋势,PPS当天抗菌药物二联使用率从40.8%降至14.2%,三联使用率从6.6%降至3.1%,2019年四联使用率为14.0%,2022年未出现四联使用情况,且2022年二联、三联、四联抗菌药物联合使用率低于何艳等[16 ] 和邬秀娟[17 ] 研究所得结果,与FENTIE等[18 ] 研究的医院相比,本院抗菌药物联合使用率整体较低.国外某些医院抗菌药物联合使用率居高不下可能是缺乏全国性的抗菌药物使用指南,基础诊断设施不完善,迫使医生经验性联合使用抗菌药物[19 ] .在中国,单一抗菌药物能控制的感染不需要联合用药,联合用药需要医师遵循《抗菌药物临床应用指导原则(2015年版)》[20 ] ,充分了解抗菌药物的特点,参考微生物室药敏实验结果,结合临床症状,及时调整用药方案,实现抗菌药物治疗的个体化,保证患者用药安全.本院抗菌药物联合使用率的下降说明本院在落实抗菌药物管理工作方面成效显著,医师对抗菌药物的联合应用认知度提高,能够掌握联合用药指征,为患者提供最佳治疗方案.同时,本院利用信息化助力,设计开发适合本院的抗菌药物审批软件,对多联使用、围术期等管控的抗菌药物进行审批,规范了药物的合理使用. ...
1
... 研究[14 ] 显示,不合理的抗菌药物联合使用会引起患者的二次感染,加重细菌耐药的出现.同时,抗菌药物的联合使用也是住院患者发生医院感染的危险因素[15 ] .此次调查发现,联合使用抗菌药物率呈下降趋势,PPS当天抗菌药物二联使用率从40.8%降至14.2%,三联使用率从6.6%降至3.1%,2019年四联使用率为14.0%,2022年未出现四联使用情况,且2022年二联、三联、四联抗菌药物联合使用率低于何艳等[16 ] 和邬秀娟[17 ] 研究所得结果,与FENTIE等[18 ] 研究的医院相比,本院抗菌药物联合使用率整体较低.国外某些医院抗菌药物联合使用率居高不下可能是缺乏全国性的抗菌药物使用指南,基础诊断设施不完善,迫使医生经验性联合使用抗菌药物[19 ] .在中国,单一抗菌药物能控制的感染不需要联合用药,联合用药需要医师遵循《抗菌药物临床应用指导原则(2015年版)》[20 ] ,充分了解抗菌药物的特点,参考微生物室药敏实验结果,结合临床症状,及时调整用药方案,实现抗菌药物治疗的个体化,保证患者用药安全.本院抗菌药物联合使用率的下降说明本院在落实抗菌药物管理工作方面成效显著,医师对抗菌药物的联合应用认知度提高,能够掌握联合用药指征,为患者提供最佳治疗方案.同时,本院利用信息化助力,设计开发适合本院的抗菌药物审批软件,对多联使用、围术期等管控的抗菌药物进行审批,规范了药物的合理使用. ...
1
... 研究[14 ] 显示,不合理的抗菌药物联合使用会引起患者的二次感染,加重细菌耐药的出现.同时,抗菌药物的联合使用也是住院患者发生医院感染的危险因素[15 ] .此次调查发现,联合使用抗菌药物率呈下降趋势,PPS当天抗菌药物二联使用率从40.8%降至14.2%,三联使用率从6.6%降至3.1%,2019年四联使用率为14.0%,2022年未出现四联使用情况,且2022年二联、三联、四联抗菌药物联合使用率低于何艳等[16 ] 和邬秀娟[17 ] 研究所得结果,与FENTIE等[18 ] 研究的医院相比,本院抗菌药物联合使用率整体较低.国外某些医院抗菌药物联合使用率居高不下可能是缺乏全国性的抗菌药物使用指南,基础诊断设施不完善,迫使医生经验性联合使用抗菌药物[19 ] .在中国,单一抗菌药物能控制的感染不需要联合用药,联合用药需要医师遵循《抗菌药物临床应用指导原则(2015年版)》[20 ] ,充分了解抗菌药物的特点,参考微生物室药敏实验结果,结合临床症状,及时调整用药方案,实现抗菌药物治疗的个体化,保证患者用药安全.本院抗菌药物联合使用率的下降说明本院在落实抗菌药物管理工作方面成效显著,医师对抗菌药物的联合应用认知度提高,能够掌握联合用药指征,为患者提供最佳治疗方案.同时,本院利用信息化助力,设计开发适合本院的抗菌药物审批软件,对多联使用、围术期等管控的抗菌药物进行审批,规范了药物的合理使用. ...
1
... 研究[14 ] 显示,不合理的抗菌药物联合使用会引起患者的二次感染,加重细菌耐药的出现.同时,抗菌药物的联合使用也是住院患者发生医院感染的危险因素[15 ] .此次调查发现,联合使用抗菌药物率呈下降趋势,PPS当天抗菌药物二联使用率从40.8%降至14.2%,三联使用率从6.6%降至3.1%,2019年四联使用率为14.0%,2022年未出现四联使用情况,且2022年二联、三联、四联抗菌药物联合使用率低于何艳等[16 ] 和邬秀娟[17 ] 研究所得结果,与FENTIE等[18 ] 研究的医院相比,本院抗菌药物联合使用率整体较低.国外某些医院抗菌药物联合使用率居高不下可能是缺乏全国性的抗菌药物使用指南,基础诊断设施不完善,迫使医生经验性联合使用抗菌药物[19 ] .在中国,单一抗菌药物能控制的感染不需要联合用药,联合用药需要医师遵循《抗菌药物临床应用指导原则(2015年版)》[20 ] ,充分了解抗菌药物的特点,参考微生物室药敏实验结果,结合临床症状,及时调整用药方案,实现抗菌药物治疗的个体化,保证患者用药安全.本院抗菌药物联合使用率的下降说明本院在落实抗菌药物管理工作方面成效显著,医师对抗菌药物的联合应用认知度提高,能够掌握联合用药指征,为患者提供最佳治疗方案.同时,本院利用信息化助力,设计开发适合本院的抗菌药物审批软件,对多联使用、围术期等管控的抗菌药物进行审批,规范了药物的合理使用. ...
1
... 研究[14 ] 显示,不合理的抗菌药物联合使用会引起患者的二次感染,加重细菌耐药的出现.同时,抗菌药物的联合使用也是住院患者发生医院感染的危险因素[15 ] .此次调查发现,联合使用抗菌药物率呈下降趋势,PPS当天抗菌药物二联使用率从40.8%降至14.2%,三联使用率从6.6%降至3.1%,2019年四联使用率为14.0%,2022年未出现四联使用情况,且2022年二联、三联、四联抗菌药物联合使用率低于何艳等[16 ] 和邬秀娟[17 ] 研究所得结果,与FENTIE等[18 ] 研究的医院相比,本院抗菌药物联合使用率整体较低.国外某些医院抗菌药物联合使用率居高不下可能是缺乏全国性的抗菌药物使用指南,基础诊断设施不完善,迫使医生经验性联合使用抗菌药物[19 ] .在中国,单一抗菌药物能控制的感染不需要联合用药,联合用药需要医师遵循《抗菌药物临床应用指导原则(2015年版)》[20 ] ,充分了解抗菌药物的特点,参考微生物室药敏实验结果,结合临床症状,及时调整用药方案,实现抗菌药物治疗的个体化,保证患者用药安全.本院抗菌药物联合使用率的下降说明本院在落实抗菌药物管理工作方面成效显著,医师对抗菌药物的联合应用认知度提高,能够掌握联合用药指征,为患者提供最佳治疗方案.同时,本院利用信息化助力,设计开发适合本院的抗菌药物审批软件,对多联使用、围术期等管控的抗菌药物进行审批,规范了药物的合理使用. ...
1
... 研究[14 ] 显示,不合理的抗菌药物联合使用会引起患者的二次感染,加重细菌耐药的出现.同时,抗菌药物的联合使用也是住院患者发生医院感染的危险因素[15 ] .此次调查发现,联合使用抗菌药物率呈下降趋势,PPS当天抗菌药物二联使用率从40.8%降至14.2%,三联使用率从6.6%降至3.1%,2019年四联使用率为14.0%,2022年未出现四联使用情况,且2022年二联、三联、四联抗菌药物联合使用率低于何艳等[16 ] 和邬秀娟[17 ] 研究所得结果,与FENTIE等[18 ] 研究的医院相比,本院抗菌药物联合使用率整体较低.国外某些医院抗菌药物联合使用率居高不下可能是缺乏全国性的抗菌药物使用指南,基础诊断设施不完善,迫使医生经验性联合使用抗菌药物[19 ] .在中国,单一抗菌药物能控制的感染不需要联合用药,联合用药需要医师遵循《抗菌药物临床应用指导原则(2015年版)》[20 ] ,充分了解抗菌药物的特点,参考微生物室药敏实验结果,结合临床症状,及时调整用药方案,实现抗菌药物治疗的个体化,保证患者用药安全.本院抗菌药物联合使用率的下降说明本院在落实抗菌药物管理工作方面成效显著,医师对抗菌药物的联合应用认知度提高,能够掌握联合用药指征,为患者提供最佳治疗方案.同时,本院利用信息化助力,设计开发适合本院的抗菌药物审批软件,对多联使用、围术期等管控的抗菌药物进行审批,规范了药物的合理使用. ...
1
... 研究[14 ] 显示,不合理的抗菌药物联合使用会引起患者的二次感染,加重细菌耐药的出现.同时,抗菌药物的联合使用也是住院患者发生医院感染的危险因素[15 ] .此次调查发现,联合使用抗菌药物率呈下降趋势,PPS当天抗菌药物二联使用率从40.8%降至14.2%,三联使用率从6.6%降至3.1%,2019年四联使用率为14.0%,2022年未出现四联使用情况,且2022年二联、三联、四联抗菌药物联合使用率低于何艳等[16 ] 和邬秀娟[17 ] 研究所得结果,与FENTIE等[18 ] 研究的医院相比,本院抗菌药物联合使用率整体较低.国外某些医院抗菌药物联合使用率居高不下可能是缺乏全国性的抗菌药物使用指南,基础诊断设施不完善,迫使医生经验性联合使用抗菌药物[19 ] .在中国,单一抗菌药物能控制的感染不需要联合用药,联合用药需要医师遵循《抗菌药物临床应用指导原则(2015年版)》[20 ] ,充分了解抗菌药物的特点,参考微生物室药敏实验结果,结合临床症状,及时调整用药方案,实现抗菌药物治疗的个体化,保证患者用药安全.本院抗菌药物联合使用率的下降说明本院在落实抗菌药物管理工作方面成效显著,医师对抗菌药物的联合应用认知度提高,能够掌握联合用药指征,为患者提供最佳治疗方案.同时,本院利用信息化助力,设计开发适合本院的抗菌药物审批软件,对多联使用、围术期等管控的抗菌药物进行审批,规范了药物的合理使用. ...
1
... 研究[14 ] 显示,不合理的抗菌药物联合使用会引起患者的二次感染,加重细菌耐药的出现.同时,抗菌药物的联合使用也是住院患者发生医院感染的危险因素[15 ] .此次调查发现,联合使用抗菌药物率呈下降趋势,PPS当天抗菌药物二联使用率从40.8%降至14.2%,三联使用率从6.6%降至3.1%,2019年四联使用率为14.0%,2022年未出现四联使用情况,且2022年二联、三联、四联抗菌药物联合使用率低于何艳等[16 ] 和邬秀娟[17 ] 研究所得结果,与FENTIE等[18 ] 研究的医院相比,本院抗菌药物联合使用率整体较低.国外某些医院抗菌药物联合使用率居高不下可能是缺乏全国性的抗菌药物使用指南,基础诊断设施不完善,迫使医生经验性联合使用抗菌药物[19 ] .在中国,单一抗菌药物能控制的感染不需要联合用药,联合用药需要医师遵循《抗菌药物临床应用指导原则(2015年版)》[20 ] ,充分了解抗菌药物的特点,参考微生物室药敏实验结果,结合临床症状,及时调整用药方案,实现抗菌药物治疗的个体化,保证患者用药安全.本院抗菌药物联合使用率的下降说明本院在落实抗菌药物管理工作方面成效显著,医师对抗菌药物的联合应用认知度提高,能够掌握联合用药指征,为患者提供最佳治疗方案.同时,本院利用信息化助力,设计开发适合本院的抗菌药物审批软件,对多联使用、围术期等管控的抗菌药物进行审批,规范了药物的合理使用. ...
1
... 2022年住院患者使用抗菌药物有用药/停药记录、抗菌药物使用遵循诊疗指南率、抗菌药物使用基于炎症指标率较2019年均有显著提高,医生经验性使用抗菌药物率有所下降.2022年住院患者使用抗菌药物有用药/停药记录率均在90%以上,高于欧洲抗菌药物PPS研究结果(80%)[21 ] .判断抗菌药物使用是否规范,其中一项重要的指标是抗菌药物使用遵循诊疗指南率.本研究中抗菌药物使用遵循诊疗指南率从88.6%提升至92.1%,该结果与欧美地区相似,高于亚洲其他国家(如韩国、新加坡等)[3 ] .医生经验性使用抗菌药物率与发达国家(27.1%~50.3%)[22 -23 ] 类似,与低收入国家(70.6%~80.1%)[24 ] 形成鲜明对比.抗菌药物使用规范性的提升离不开国家的政策支持、医院感染管理科的参与及临床工作者的努力.相关文献显示,临床药师在抗菌药物合理使用方面影响较大[25 ] .本院临床药师在日常工作中能够参与临床抗菌药物应用管理工作,指导临床医师合理用药,为临床抗菌药物使用提供专业支持.Meta分析[26 -27 ] 显示,临床药师积极参与科室查房与抗菌药物管理可有效提高医师遵循诊疗指南率,提高临床科室抗菌药物使用的规范性.同时,临床药师在参与患者的诊治过程中可给予患者一定的用药安全知识讲解,这在一定程度上能够提高患者用药的依从性,确保用药疗效[28 ] .未来仍需继续加强临床医师与临床药师的沟通合作,为住院患者的治疗提供针对性强、安全合理的抗菌药物. ...
1
... 2022年住院患者使用抗菌药物有用药/停药记录、抗菌药物使用遵循诊疗指南率、抗菌药物使用基于炎症指标率较2019年均有显著提高,医生经验性使用抗菌药物率有所下降.2022年住院患者使用抗菌药物有用药/停药记录率均在90%以上,高于欧洲抗菌药物PPS研究结果(80%)[21 ] .判断抗菌药物使用是否规范,其中一项重要的指标是抗菌药物使用遵循诊疗指南率.本研究中抗菌药物使用遵循诊疗指南率从88.6%提升至92.1%,该结果与欧美地区相似,高于亚洲其他国家(如韩国、新加坡等)[3 ] .医生经验性使用抗菌药物率与发达国家(27.1%~50.3%)[22 -23 ] 类似,与低收入国家(70.6%~80.1%)[24 ] 形成鲜明对比.抗菌药物使用规范性的提升离不开国家的政策支持、医院感染管理科的参与及临床工作者的努力.相关文献显示,临床药师在抗菌药物合理使用方面影响较大[25 ] .本院临床药师在日常工作中能够参与临床抗菌药物应用管理工作,指导临床医师合理用药,为临床抗菌药物使用提供专业支持.Meta分析[26 -27 ] 显示,临床药师积极参与科室查房与抗菌药物管理可有效提高医师遵循诊疗指南率,提高临床科室抗菌药物使用的规范性.同时,临床药师在参与患者的诊治过程中可给予患者一定的用药安全知识讲解,这在一定程度上能够提高患者用药的依从性,确保用药疗效[28 ] .未来仍需继续加强临床医师与临床药师的沟通合作,为住院患者的治疗提供针对性强、安全合理的抗菌药物. ...
1
... 2022年住院患者使用抗菌药物有用药/停药记录、抗菌药物使用遵循诊疗指南率、抗菌药物使用基于炎症指标率较2019年均有显著提高,医生经验性使用抗菌药物率有所下降.2022年住院患者使用抗菌药物有用药/停药记录率均在90%以上,高于欧洲抗菌药物PPS研究结果(80%)[21 ] .判断抗菌药物使用是否规范,其中一项重要的指标是抗菌药物使用遵循诊疗指南率.本研究中抗菌药物使用遵循诊疗指南率从88.6%提升至92.1%,该结果与欧美地区相似,高于亚洲其他国家(如韩国、新加坡等)[3 ] .医生经验性使用抗菌药物率与发达国家(27.1%~50.3%)[22 -23 ] 类似,与低收入国家(70.6%~80.1%)[24 ] 形成鲜明对比.抗菌药物使用规范性的提升离不开国家的政策支持、医院感染管理科的参与及临床工作者的努力.相关文献显示,临床药师在抗菌药物合理使用方面影响较大[25 ] .本院临床药师在日常工作中能够参与临床抗菌药物应用管理工作,指导临床医师合理用药,为临床抗菌药物使用提供专业支持.Meta分析[26 -27 ] 显示,临床药师积极参与科室查房与抗菌药物管理可有效提高医师遵循诊疗指南率,提高临床科室抗菌药物使用的规范性.同时,临床药师在参与患者的诊治过程中可给予患者一定的用药安全知识讲解,这在一定程度上能够提高患者用药的依从性,确保用药疗效[28 ] .未来仍需继续加强临床医师与临床药师的沟通合作,为住院患者的治疗提供针对性强、安全合理的抗菌药物. ...
1
... 2022年住院患者使用抗菌药物有用药/停药记录、抗菌药物使用遵循诊疗指南率、抗菌药物使用基于炎症指标率较2019年均有显著提高,医生经验性使用抗菌药物率有所下降.2022年住院患者使用抗菌药物有用药/停药记录率均在90%以上,高于欧洲抗菌药物PPS研究结果(80%)[21 ] .判断抗菌药物使用是否规范,其中一项重要的指标是抗菌药物使用遵循诊疗指南率.本研究中抗菌药物使用遵循诊疗指南率从88.6%提升至92.1%,该结果与欧美地区相似,高于亚洲其他国家(如韩国、新加坡等)[3 ] .医生经验性使用抗菌药物率与发达国家(27.1%~50.3%)[22 -23 ] 类似,与低收入国家(70.6%~80.1%)[24 ] 形成鲜明对比.抗菌药物使用规范性的提升离不开国家的政策支持、医院感染管理科的参与及临床工作者的努力.相关文献显示,临床药师在抗菌药物合理使用方面影响较大[25 ] .本院临床药师在日常工作中能够参与临床抗菌药物应用管理工作,指导临床医师合理用药,为临床抗菌药物使用提供专业支持.Meta分析[26 -27 ] 显示,临床药师积极参与科室查房与抗菌药物管理可有效提高医师遵循诊疗指南率,提高临床科室抗菌药物使用的规范性.同时,临床药师在参与患者的诊治过程中可给予患者一定的用药安全知识讲解,这在一定程度上能够提高患者用药的依从性,确保用药疗效[28 ] .未来仍需继续加强临床医师与临床药师的沟通合作,为住院患者的治疗提供针对性强、安全合理的抗菌药物. ...
1
... 2022年住院患者使用抗菌药物有用药/停药记录、抗菌药物使用遵循诊疗指南率、抗菌药物使用基于炎症指标率较2019年均有显著提高,医生经验性使用抗菌药物率有所下降.2022年住院患者使用抗菌药物有用药/停药记录率均在90%以上,高于欧洲抗菌药物PPS研究结果(80%)[21 ] .判断抗菌药物使用是否规范,其中一项重要的指标是抗菌药物使用遵循诊疗指南率.本研究中抗菌药物使用遵循诊疗指南率从88.6%提升至92.1%,该结果与欧美地区相似,高于亚洲其他国家(如韩国、新加坡等)[3 ] .医生经验性使用抗菌药物率与发达国家(27.1%~50.3%)[22 -23 ] 类似,与低收入国家(70.6%~80.1%)[24 ] 形成鲜明对比.抗菌药物使用规范性的提升离不开国家的政策支持、医院感染管理科的参与及临床工作者的努力.相关文献显示,临床药师在抗菌药物合理使用方面影响较大[25 ] .本院临床药师在日常工作中能够参与临床抗菌药物应用管理工作,指导临床医师合理用药,为临床抗菌药物使用提供专业支持.Meta分析[26 -27 ] 显示,临床药师积极参与科室查房与抗菌药物管理可有效提高医师遵循诊疗指南率,提高临床科室抗菌药物使用的规范性.同时,临床药师在参与患者的诊治过程中可给予患者一定的用药安全知识讲解,这在一定程度上能够提高患者用药的依从性,确保用药疗效[28 ] .未来仍需继续加强临床医师与临床药师的沟通合作,为住院患者的治疗提供针对性强、安全合理的抗菌药物. ...
1
... 2022年住院患者使用抗菌药物有用药/停药记录、抗菌药物使用遵循诊疗指南率、抗菌药物使用基于炎症指标率较2019年均有显著提高,医生经验性使用抗菌药物率有所下降.2022年住院患者使用抗菌药物有用药/停药记录率均在90%以上,高于欧洲抗菌药物PPS研究结果(80%)[21 ] .判断抗菌药物使用是否规范,其中一项重要的指标是抗菌药物使用遵循诊疗指南率.本研究中抗菌药物使用遵循诊疗指南率从88.6%提升至92.1%,该结果与欧美地区相似,高于亚洲其他国家(如韩国、新加坡等)[3 ] .医生经验性使用抗菌药物率与发达国家(27.1%~50.3%)[22 -23 ] 类似,与低收入国家(70.6%~80.1%)[24 ] 形成鲜明对比.抗菌药物使用规范性的提升离不开国家的政策支持、医院感染管理科的参与及临床工作者的努力.相关文献显示,临床药师在抗菌药物合理使用方面影响较大[25 ] .本院临床药师在日常工作中能够参与临床抗菌药物应用管理工作,指导临床医师合理用药,为临床抗菌药物使用提供专业支持.Meta分析[26 -27 ] 显示,临床药师积极参与科室查房与抗菌药物管理可有效提高医师遵循诊疗指南率,提高临床科室抗菌药物使用的规范性.同时,临床药师在参与患者的诊治过程中可给予患者一定的用药安全知识讲解,这在一定程度上能够提高患者用药的依从性,确保用药疗效[28 ] .未来仍需继续加强临床医师与临床药师的沟通合作,为住院患者的治疗提供针对性强、安全合理的抗菌药物. ...
1
... 2022年住院患者使用抗菌药物有用药/停药记录、抗菌药物使用遵循诊疗指南率、抗菌药物使用基于炎症指标率较2019年均有显著提高,医生经验性使用抗菌药物率有所下降.2022年住院患者使用抗菌药物有用药/停药记录率均在90%以上,高于欧洲抗菌药物PPS研究结果(80%)[21 ] .判断抗菌药物使用是否规范,其中一项重要的指标是抗菌药物使用遵循诊疗指南率.本研究中抗菌药物使用遵循诊疗指南率从88.6%提升至92.1%,该结果与欧美地区相似,高于亚洲其他国家(如韩国、新加坡等)[3 ] .医生经验性使用抗菌药物率与发达国家(27.1%~50.3%)[22 -23 ] 类似,与低收入国家(70.6%~80.1%)[24 ] 形成鲜明对比.抗菌药物使用规范性的提升离不开国家的政策支持、医院感染管理科的参与及临床工作者的努力.相关文献显示,临床药师在抗菌药物合理使用方面影响较大[25 ] .本院临床药师在日常工作中能够参与临床抗菌药物应用管理工作,指导临床医师合理用药,为临床抗菌药物使用提供专业支持.Meta分析[26 -27 ] 显示,临床药师积极参与科室查房与抗菌药物管理可有效提高医师遵循诊疗指南率,提高临床科室抗菌药物使用的规范性.同时,临床药师在参与患者的诊治过程中可给予患者一定的用药安全知识讲解,这在一定程度上能够提高患者用药的依从性,确保用药疗效[28 ] .未来仍需继续加强临床医师与临床药师的沟通合作,为住院患者的治疗提供针对性强、安全合理的抗菌药物. ...
1
... 2022年住院患者使用抗菌药物有用药/停药记录、抗菌药物使用遵循诊疗指南率、抗菌药物使用基于炎症指标率较2019年均有显著提高,医生经验性使用抗菌药物率有所下降.2022年住院患者使用抗菌药物有用药/停药记录率均在90%以上,高于欧洲抗菌药物PPS研究结果(80%)[21 ] .判断抗菌药物使用是否规范,其中一项重要的指标是抗菌药物使用遵循诊疗指南率.本研究中抗菌药物使用遵循诊疗指南率从88.6%提升至92.1%,该结果与欧美地区相似,高于亚洲其他国家(如韩国、新加坡等)[3 ] .医生经验性使用抗菌药物率与发达国家(27.1%~50.3%)[22 -23 ] 类似,与低收入国家(70.6%~80.1%)[24 ] 形成鲜明对比.抗菌药物使用规范性的提升离不开国家的政策支持、医院感染管理科的参与及临床工作者的努力.相关文献显示,临床药师在抗菌药物合理使用方面影响较大[25 ] .本院临床药师在日常工作中能够参与临床抗菌药物应用管理工作,指导临床医师合理用药,为临床抗菌药物使用提供专业支持.Meta分析[26 -27 ] 显示,临床药师积极参与科室查房与抗菌药物管理可有效提高医师遵循诊疗指南率,提高临床科室抗菌药物使用的规范性.同时,临床药师在参与患者的诊治过程中可给予患者一定的用药安全知识讲解,这在一定程度上能够提高患者用药的依从性,确保用药疗效[28 ] .未来仍需继续加强临床医师与临床药师的沟通合作,为住院患者的治疗提供针对性强、安全合理的抗菌药物. ...
1
... 2022年住院患者使用抗菌药物有用药/停药记录、抗菌药物使用遵循诊疗指南率、抗菌药物使用基于炎症指标率较2019年均有显著提高,医生经验性使用抗菌药物率有所下降.2022年住院患者使用抗菌药物有用药/停药记录率均在90%以上,高于欧洲抗菌药物PPS研究结果(80%)[21 ] .判断抗菌药物使用是否规范,其中一项重要的指标是抗菌药物使用遵循诊疗指南率.本研究中抗菌药物使用遵循诊疗指南率从88.6%提升至92.1%,该结果与欧美地区相似,高于亚洲其他国家(如韩国、新加坡等)[3 ] .医生经验性使用抗菌药物率与发达国家(27.1%~50.3%)[22 -23 ] 类似,与低收入国家(70.6%~80.1%)[24 ] 形成鲜明对比.抗菌药物使用规范性的提升离不开国家的政策支持、医院感染管理科的参与及临床工作者的努力.相关文献显示,临床药师在抗菌药物合理使用方面影响较大[25 ] .本院临床药师在日常工作中能够参与临床抗菌药物应用管理工作,指导临床医师合理用药,为临床抗菌药物使用提供专业支持.Meta分析[26 -27 ] 显示,临床药师积极参与科室查房与抗菌药物管理可有效提高医师遵循诊疗指南率,提高临床科室抗菌药物使用的规范性.同时,临床药师在参与患者的诊治过程中可给予患者一定的用药安全知识讲解,这在一定程度上能够提高患者用药的依从性,确保用药疗效[28 ] .未来仍需继续加强临床医师与临床药师的沟通合作,为住院患者的治疗提供针对性强、安全合理的抗菌药物. ...
1
... 2019年与2022年抗菌药物使用率居于前三的均是第三代头孢菌素、第二代头孢菌素、其他抗菌药物,这一结果和张思兵等[29 ] 研究结果类似,第三代、第二代头孢菌素头及其他抗菌药物是住院患者抗菌药物使用率最高的前三种药物,同时,第三代头孢菌素也是拉丁美洲、东欧及南欧第一大常用的抗菌药物[3 ] .第三代头孢菌素每一年使用率位居第一可能是因为其抗菌谱广,副作用少,上市种类多[30 -31 ] .与第一代和第二代头孢菌素相比,第三代头孢菌素对革兰阴性菌作用更强[32 ] .《抗菌药物临床应用指导原则(2015年版)》推荐各类外科手术预防性抗菌药物选择第一、第二代头孢菌素,进行外科手术的患者在符合预防用药的指征下临床医师均会选择使用抗菌药物[33 ] ,因此第二代头孢菌素使用量位居第二.而其他抗菌药物和临床常用抗菌药物联合使用可以增加药物协同作用[34 ] .头孢菌素类抗菌药物属于半合成抗菌药物,杀菌作用较强,临床医师需要关注药物作用,安全用药,否则更容易降低病原菌对药物的敏感性[35 ] . ...
1
... 2019年与2022年抗菌药物使用率居于前三的均是第三代头孢菌素、第二代头孢菌素、其他抗菌药物,这一结果和张思兵等[29 ] 研究结果类似,第三代、第二代头孢菌素头及其他抗菌药物是住院患者抗菌药物使用率最高的前三种药物,同时,第三代头孢菌素也是拉丁美洲、东欧及南欧第一大常用的抗菌药物[3 ] .第三代头孢菌素每一年使用率位居第一可能是因为其抗菌谱广,副作用少,上市种类多[30 -31 ] .与第一代和第二代头孢菌素相比,第三代头孢菌素对革兰阴性菌作用更强[32 ] .《抗菌药物临床应用指导原则(2015年版)》推荐各类外科手术预防性抗菌药物选择第一、第二代头孢菌素,进行外科手术的患者在符合预防用药的指征下临床医师均会选择使用抗菌药物[33 ] ,因此第二代头孢菌素使用量位居第二.而其他抗菌药物和临床常用抗菌药物联合使用可以增加药物协同作用[34 ] .头孢菌素类抗菌药物属于半合成抗菌药物,杀菌作用较强,临床医师需要关注药物作用,安全用药,否则更容易降低病原菌对药物的敏感性[35 ] . ...
1
... 2019年与2022年抗菌药物使用率居于前三的均是第三代头孢菌素、第二代头孢菌素、其他抗菌药物,这一结果和张思兵等[29 ] 研究结果类似,第三代、第二代头孢菌素头及其他抗菌药物是住院患者抗菌药物使用率最高的前三种药物,同时,第三代头孢菌素也是拉丁美洲、东欧及南欧第一大常用的抗菌药物[3 ] .第三代头孢菌素每一年使用率位居第一可能是因为其抗菌谱广,副作用少,上市种类多[30 -31 ] .与第一代和第二代头孢菌素相比,第三代头孢菌素对革兰阴性菌作用更强[32 ] .《抗菌药物临床应用指导原则(2015年版)》推荐各类外科手术预防性抗菌药物选择第一、第二代头孢菌素,进行外科手术的患者在符合预防用药的指征下临床医师均会选择使用抗菌药物[33 ] ,因此第二代头孢菌素使用量位居第二.而其他抗菌药物和临床常用抗菌药物联合使用可以增加药物协同作用[34 ] .头孢菌素类抗菌药物属于半合成抗菌药物,杀菌作用较强,临床医师需要关注药物作用,安全用药,否则更容易降低病原菌对药物的敏感性[35 ] . ...
1
... 2019年与2022年抗菌药物使用率居于前三的均是第三代头孢菌素、第二代头孢菌素、其他抗菌药物,这一结果和张思兵等[29 ] 研究结果类似,第三代、第二代头孢菌素头及其他抗菌药物是住院患者抗菌药物使用率最高的前三种药物,同时,第三代头孢菌素也是拉丁美洲、东欧及南欧第一大常用的抗菌药物[3 ] .第三代头孢菌素每一年使用率位居第一可能是因为其抗菌谱广,副作用少,上市种类多[30 -31 ] .与第一代和第二代头孢菌素相比,第三代头孢菌素对革兰阴性菌作用更强[32 ] .《抗菌药物临床应用指导原则(2015年版)》推荐各类外科手术预防性抗菌药物选择第一、第二代头孢菌素,进行外科手术的患者在符合预防用药的指征下临床医师均会选择使用抗菌药物[33 ] ,因此第二代头孢菌素使用量位居第二.而其他抗菌药物和临床常用抗菌药物联合使用可以增加药物协同作用[34 ] .头孢菌素类抗菌药物属于半合成抗菌药物,杀菌作用较强,临床医师需要关注药物作用,安全用药,否则更容易降低病原菌对药物的敏感性[35 ] . ...
1
... 2019年与2022年抗菌药物使用率居于前三的均是第三代头孢菌素、第二代头孢菌素、其他抗菌药物,这一结果和张思兵等[29 ] 研究结果类似,第三代、第二代头孢菌素头及其他抗菌药物是住院患者抗菌药物使用率最高的前三种药物,同时,第三代头孢菌素也是拉丁美洲、东欧及南欧第一大常用的抗菌药物[3 ] .第三代头孢菌素每一年使用率位居第一可能是因为其抗菌谱广,副作用少,上市种类多[30 -31 ] .与第一代和第二代头孢菌素相比,第三代头孢菌素对革兰阴性菌作用更强[32 ] .《抗菌药物临床应用指导原则(2015年版)》推荐各类外科手术预防性抗菌药物选择第一、第二代头孢菌素,进行外科手术的患者在符合预防用药的指征下临床医师均会选择使用抗菌药物[33 ] ,因此第二代头孢菌素使用量位居第二.而其他抗菌药物和临床常用抗菌药物联合使用可以增加药物协同作用[34 ] .头孢菌素类抗菌药物属于半合成抗菌药物,杀菌作用较强,临床医师需要关注药物作用,安全用药,否则更容易降低病原菌对药物的敏感性[35 ] . ...
1
... 2019年与2022年抗菌药物使用率居于前三的均是第三代头孢菌素、第二代头孢菌素、其他抗菌药物,这一结果和张思兵等[29 ] 研究结果类似,第三代、第二代头孢菌素头及其他抗菌药物是住院患者抗菌药物使用率最高的前三种药物,同时,第三代头孢菌素也是拉丁美洲、东欧及南欧第一大常用的抗菌药物[3 ] .第三代头孢菌素每一年使用率位居第一可能是因为其抗菌谱广,副作用少,上市种类多[30 -31 ] .与第一代和第二代头孢菌素相比,第三代头孢菌素对革兰阴性菌作用更强[32 ] .《抗菌药物临床应用指导原则(2015年版)》推荐各类外科手术预防性抗菌药物选择第一、第二代头孢菌素,进行外科手术的患者在符合预防用药的指征下临床医师均会选择使用抗菌药物[33 ] ,因此第二代头孢菌素使用量位居第二.而其他抗菌药物和临床常用抗菌药物联合使用可以增加药物协同作用[34 ] .头孢菌素类抗菌药物属于半合成抗菌药物,杀菌作用较强,临床医师需要关注药物作用,安全用药,否则更容易降低病原菌对药物的敏感性[35 ] . ...
1
... 2019年与2022年抗菌药物使用率居于前三的均是第三代头孢菌素、第二代头孢菌素、其他抗菌药物,这一结果和张思兵等[29 ] 研究结果类似,第三代、第二代头孢菌素头及其他抗菌药物是住院患者抗菌药物使用率最高的前三种药物,同时,第三代头孢菌素也是拉丁美洲、东欧及南欧第一大常用的抗菌药物[3 ] .第三代头孢菌素每一年使用率位居第一可能是因为其抗菌谱广,副作用少,上市种类多[30 -31 ] .与第一代和第二代头孢菌素相比,第三代头孢菌素对革兰阴性菌作用更强[32 ] .《抗菌药物临床应用指导原则(2015年版)》推荐各类外科手术预防性抗菌药物选择第一、第二代头孢菌素,进行外科手术的患者在符合预防用药的指征下临床医师均会选择使用抗菌药物[33 ] ,因此第二代头孢菌素使用量位居第二.而其他抗菌药物和临床常用抗菌药物联合使用可以增加药物协同作用[34 ] .头孢菌素类抗菌药物属于半合成抗菌药物,杀菌作用较强,临床医师需要关注药物作用,安全用药,否则更容易降低病原菌对药物的敏感性[35 ] . ...
1
... 2019年与2022年抗菌药物使用率居于前三的均是第三代头孢菌素、第二代头孢菌素、其他抗菌药物,这一结果和张思兵等[29 ] 研究结果类似,第三代、第二代头孢菌素头及其他抗菌药物是住院患者抗菌药物使用率最高的前三种药物,同时,第三代头孢菌素也是拉丁美洲、东欧及南欧第一大常用的抗菌药物[3 ] .第三代头孢菌素每一年使用率位居第一可能是因为其抗菌谱广,副作用少,上市种类多[30 -31 ] .与第一代和第二代头孢菌素相比,第三代头孢菌素对革兰阴性菌作用更强[32 ] .《抗菌药物临床应用指导原则(2015年版)》推荐各类外科手术预防性抗菌药物选择第一、第二代头孢菌素,进行外科手术的患者在符合预防用药的指征下临床医师均会选择使用抗菌药物[33 ] ,因此第二代头孢菌素使用量位居第二.而其他抗菌药物和临床常用抗菌药物联合使用可以增加药物协同作用[34 ] .头孢菌素类抗菌药物属于半合成抗菌药物,杀菌作用较强,临床医师需要关注药物作用,安全用药,否则更容易降低病原菌对药物的敏感性[35 ] . ...
1
... 2019年与2022年抗菌药物使用率居于前三的均是第三代头孢菌素、第二代头孢菌素、其他抗菌药物,这一结果和张思兵等[29 ] 研究结果类似,第三代、第二代头孢菌素头及其他抗菌药物是住院患者抗菌药物使用率最高的前三种药物,同时,第三代头孢菌素也是拉丁美洲、东欧及南欧第一大常用的抗菌药物[3 ] .第三代头孢菌素每一年使用率位居第一可能是因为其抗菌谱广,副作用少,上市种类多[30 -31 ] .与第一代和第二代头孢菌素相比,第三代头孢菌素对革兰阴性菌作用更强[32 ] .《抗菌药物临床应用指导原则(2015年版)》推荐各类外科手术预防性抗菌药物选择第一、第二代头孢菌素,进行外科手术的患者在符合预防用药的指征下临床医师均会选择使用抗菌药物[33 ] ,因此第二代头孢菌素使用量位居第二.而其他抗菌药物和临床常用抗菌药物联合使用可以增加药物协同作用[34 ] .头孢菌素类抗菌药物属于半合成抗菌药物,杀菌作用较强,临床医师需要关注药物作用,安全用药,否则更容易降低病原菌对药物的敏感性[35 ] . ...
1
... 2019年与2022年抗菌药物使用率居于前三的均是第三代头孢菌素、第二代头孢菌素、其他抗菌药物,这一结果和张思兵等[29 ] 研究结果类似,第三代、第二代头孢菌素头及其他抗菌药物是住院患者抗菌药物使用率最高的前三种药物,同时,第三代头孢菌素也是拉丁美洲、东欧及南欧第一大常用的抗菌药物[3 ] .第三代头孢菌素每一年使用率位居第一可能是因为其抗菌谱广,副作用少,上市种类多[30 -31 ] .与第一代和第二代头孢菌素相比,第三代头孢菌素对革兰阴性菌作用更强[32 ] .《抗菌药物临床应用指导原则(2015年版)》推荐各类外科手术预防性抗菌药物选择第一、第二代头孢菌素,进行外科手术的患者在符合预防用药的指征下临床医师均会选择使用抗菌药物[33 ] ,因此第二代头孢菌素使用量位居第二.而其他抗菌药物和临床常用抗菌药物联合使用可以增加药物协同作用[34 ] .头孢菌素类抗菌药物属于半合成抗菌药物,杀菌作用较强,临床医师需要关注药物作用,安全用药,否则更容易降低病原菌对药物的敏感性[35 ] . ...
1
... 2019年与2022年抗菌药物使用率居于前三的均是第三代头孢菌素、第二代头孢菌素、其他抗菌药物,这一结果和张思兵等[29 ] 研究结果类似,第三代、第二代头孢菌素头及其他抗菌药物是住院患者抗菌药物使用率最高的前三种药物,同时,第三代头孢菌素也是拉丁美洲、东欧及南欧第一大常用的抗菌药物[3 ] .第三代头孢菌素每一年使用率位居第一可能是因为其抗菌谱广,副作用少,上市种类多[30 -31 ] .与第一代和第二代头孢菌素相比,第三代头孢菌素对革兰阴性菌作用更强[32 ] .《抗菌药物临床应用指导原则(2015年版)》推荐各类外科手术预防性抗菌药物选择第一、第二代头孢菌素,进行外科手术的患者在符合预防用药的指征下临床医师均会选择使用抗菌药物[33 ] ,因此第二代头孢菌素使用量位居第二.而其他抗菌药物和临床常用抗菌药物联合使用可以增加药物协同作用[34 ] .头孢菌素类抗菌药物属于半合成抗菌药物,杀菌作用较强,临床医师需要关注药物作用,安全用药,否则更容易降低病原菌对药物的敏感性[35 ] . ...
1
... 2019年与2022年抗菌药物使用率居于前三的均是第三代头孢菌素、第二代头孢菌素、其他抗菌药物,这一结果和张思兵等[29 ] 研究结果类似,第三代、第二代头孢菌素头及其他抗菌药物是住院患者抗菌药物使用率最高的前三种药物,同时,第三代头孢菌素也是拉丁美洲、东欧及南欧第一大常用的抗菌药物[3 ] .第三代头孢菌素每一年使用率位居第一可能是因为其抗菌谱广,副作用少,上市种类多[30 -31 ] .与第一代和第二代头孢菌素相比,第三代头孢菌素对革兰阴性菌作用更强[32 ] .《抗菌药物临床应用指导原则(2015年版)》推荐各类外科手术预防性抗菌药物选择第一、第二代头孢菌素,进行外科手术的患者在符合预防用药的指征下临床医师均会选择使用抗菌药物[33 ] ,因此第二代头孢菌素使用量位居第二.而其他抗菌药物和临床常用抗菌药物联合使用可以增加药物协同作用[34 ] .头孢菌素类抗菌药物属于半合成抗菌药物,杀菌作用较强,临床医师需要关注药物作用,安全用药,否则更容易降低病原菌对药物的敏感性[35 ] . ...
1
... 2019年与2022年抗菌药物使用率居于前三的均是第三代头孢菌素、第二代头孢菌素、其他抗菌药物,这一结果和张思兵等[29 ] 研究结果类似,第三代、第二代头孢菌素头及其他抗菌药物是住院患者抗菌药物使用率最高的前三种药物,同时,第三代头孢菌素也是拉丁美洲、东欧及南欧第一大常用的抗菌药物[3 ] .第三代头孢菌素每一年使用率位居第一可能是因为其抗菌谱广,副作用少,上市种类多[30 -31 ] .与第一代和第二代头孢菌素相比,第三代头孢菌素对革兰阴性菌作用更强[32 ] .《抗菌药物临床应用指导原则(2015年版)》推荐各类外科手术预防性抗菌药物选择第一、第二代头孢菌素,进行外科手术的患者在符合预防用药的指征下临床医师均会选择使用抗菌药物[33 ] ,因此第二代头孢菌素使用量位居第二.而其他抗菌药物和临床常用抗菌药物联合使用可以增加药物协同作用[34 ] .头孢菌素类抗菌药物属于半合成抗菌药物,杀菌作用较强,临床医师需要关注药物作用,安全用药,否则更容易降低病原菌对药物的敏感性[35 ] . ...
1
... 2019年与2022年抗菌药物使用率居于前三的均是第三代头孢菌素、第二代头孢菌素、其他抗菌药物,这一结果和张思兵等[29 ] 研究结果类似,第三代、第二代头孢菌素头及其他抗菌药物是住院患者抗菌药物使用率最高的前三种药物,同时,第三代头孢菌素也是拉丁美洲、东欧及南欧第一大常用的抗菌药物[3 ] .第三代头孢菌素每一年使用率位居第一可能是因为其抗菌谱广,副作用少,上市种类多[30 -31 ] .与第一代和第二代头孢菌素相比,第三代头孢菌素对革兰阴性菌作用更强[32 ] .《抗菌药物临床应用指导原则(2015年版)》推荐各类外科手术预防性抗菌药物选择第一、第二代头孢菌素,进行外科手术的患者在符合预防用药的指征下临床医师均会选择使用抗菌药物[33 ] ,因此第二代头孢菌素使用量位居第二.而其他抗菌药物和临床常用抗菌药物联合使用可以增加药物协同作用[34 ] .头孢菌素类抗菌药物属于半合成抗菌药物,杀菌作用较强,临床医师需要关注药物作用,安全用药,否则更容易降低病原菌对药物的敏感性[35 ] . ...
1
... 2019年与2022年医院感染现患率分别为3.6%、4.3%,与国内医院感染发生率相当,但低于国外大部分医院,如澳大利亚、瑞士、苏格兰、日本,其患病率分别为9.9%、5.4%、4.6%、10.1%[36 ] .不同国家之间出现这样的差异原因可能在于医疗相关基础设施及服务的不同,医院基础设施不完善,管理不当均是患者发生医院感染的危险因素[37 ] .此外,相关研究显示[38 ] ,HAI中最常见的诊断是肺炎或下呼吸道感染,与本次研究发现一致.HAI多发肺炎最主要的原因是呼吸道与外界病原菌接触的机会多.发生HAI的住院患者大多集中于外科、呼吸科及血液内科,这些科室的患者各种侵入性操作多、免疫抑制剂的使用导致免疫力低下,易受病原菌的侵袭[39 ] .且有大量文献显示[40 -41 ] ,患者发生HAI的危险因素大多与医院环境及患侵入性操作有关.医护人员应鼓励患者佩戴口罩,做好相应防护措施,降低感染风险.此外,2022年出现的HAI中肺炎例数增加可能与疫情相关,新型冠状病毒肺炎是以肺为主要靶器官的全身多器官损伤性疾病,感染后的患者会出现肺功能受损,较普通患者更易受病原菌侵袭,发生HAI[42 ] . ...
1
... 2019年与2022年医院感染现患率分别为3.6%、4.3%,与国内医院感染发生率相当,但低于国外大部分医院,如澳大利亚、瑞士、苏格兰、日本,其患病率分别为9.9%、5.4%、4.6%、10.1%[36 ] .不同国家之间出现这样的差异原因可能在于医疗相关基础设施及服务的不同,医院基础设施不完善,管理不当均是患者发生医院感染的危险因素[37 ] .此外,相关研究显示[38 ] ,HAI中最常见的诊断是肺炎或下呼吸道感染,与本次研究发现一致.HAI多发肺炎最主要的原因是呼吸道与外界病原菌接触的机会多.发生HAI的住院患者大多集中于外科、呼吸科及血液内科,这些科室的患者各种侵入性操作多、免疫抑制剂的使用导致免疫力低下,易受病原菌的侵袭[39 ] .且有大量文献显示[40 -41 ] ,患者发生HAI的危险因素大多与医院环境及患侵入性操作有关.医护人员应鼓励患者佩戴口罩,做好相应防护措施,降低感染风险.此外,2022年出现的HAI中肺炎例数增加可能与疫情相关,新型冠状病毒肺炎是以肺为主要靶器官的全身多器官损伤性疾病,感染后的患者会出现肺功能受损,较普通患者更易受病原菌侵袭,发生HAI[42 ] . ...
1
... 2019年与2022年医院感染现患率分别为3.6%、4.3%,与国内医院感染发生率相当,但低于国外大部分医院,如澳大利亚、瑞士、苏格兰、日本,其患病率分别为9.9%、5.4%、4.6%、10.1%[36 ] .不同国家之间出现这样的差异原因可能在于医疗相关基础设施及服务的不同,医院基础设施不完善,管理不当均是患者发生医院感染的危险因素[37 ] .此外,相关研究显示[38 ] ,HAI中最常见的诊断是肺炎或下呼吸道感染,与本次研究发现一致.HAI多发肺炎最主要的原因是呼吸道与外界病原菌接触的机会多.发生HAI的住院患者大多集中于外科、呼吸科及血液内科,这些科室的患者各种侵入性操作多、免疫抑制剂的使用导致免疫力低下,易受病原菌的侵袭[39 ] .且有大量文献显示[40 -41 ] ,患者发生HAI的危险因素大多与医院环境及患侵入性操作有关.医护人员应鼓励患者佩戴口罩,做好相应防护措施,降低感染风险.此外,2022年出现的HAI中肺炎例数增加可能与疫情相关,新型冠状病毒肺炎是以肺为主要靶器官的全身多器官损伤性疾病,感染后的患者会出现肺功能受损,较普通患者更易受病原菌侵袭,发生HAI[42 ] . ...
1
... 2019年与2022年医院感染现患率分别为3.6%、4.3%,与国内医院感染发生率相当,但低于国外大部分医院,如澳大利亚、瑞士、苏格兰、日本,其患病率分别为9.9%、5.4%、4.6%、10.1%[36 ] .不同国家之间出现这样的差异原因可能在于医疗相关基础设施及服务的不同,医院基础设施不完善,管理不当均是患者发生医院感染的危险因素[37 ] .此外,相关研究显示[38 ] ,HAI中最常见的诊断是肺炎或下呼吸道感染,与本次研究发现一致.HAI多发肺炎最主要的原因是呼吸道与外界病原菌接触的机会多.发生HAI的住院患者大多集中于外科、呼吸科及血液内科,这些科室的患者各种侵入性操作多、免疫抑制剂的使用导致免疫力低下,易受病原菌的侵袭[39 ] .且有大量文献显示[40 -41 ] ,患者发生HAI的危险因素大多与医院环境及患侵入性操作有关.医护人员应鼓励患者佩戴口罩,做好相应防护措施,降低感染风险.此外,2022年出现的HAI中肺炎例数增加可能与疫情相关,新型冠状病毒肺炎是以肺为主要靶器官的全身多器官损伤性疾病,感染后的患者会出现肺功能受损,较普通患者更易受病原菌侵袭,发生HAI[42 ] . ...
1
... 2019年与2022年医院感染现患率分别为3.6%、4.3%,与国内医院感染发生率相当,但低于国外大部分医院,如澳大利亚、瑞士、苏格兰、日本,其患病率分别为9.9%、5.4%、4.6%、10.1%[36 ] .不同国家之间出现这样的差异原因可能在于医疗相关基础设施及服务的不同,医院基础设施不完善,管理不当均是患者发生医院感染的危险因素[37 ] .此外,相关研究显示[38 ] ,HAI中最常见的诊断是肺炎或下呼吸道感染,与本次研究发现一致.HAI多发肺炎最主要的原因是呼吸道与外界病原菌接触的机会多.发生HAI的住院患者大多集中于外科、呼吸科及血液内科,这些科室的患者各种侵入性操作多、免疫抑制剂的使用导致免疫力低下,易受病原菌的侵袭[39 ] .且有大量文献显示[40 -41 ] ,患者发生HAI的危险因素大多与医院环境及患侵入性操作有关.医护人员应鼓励患者佩戴口罩,做好相应防护措施,降低感染风险.此外,2022年出现的HAI中肺炎例数增加可能与疫情相关,新型冠状病毒肺炎是以肺为主要靶器官的全身多器官损伤性疾病,感染后的患者会出现肺功能受损,较普通患者更易受病原菌侵袭,发生HAI[42 ] . ...
1
... 2019年与2022年医院感染现患率分别为3.6%、4.3%,与国内医院感染发生率相当,但低于国外大部分医院,如澳大利亚、瑞士、苏格兰、日本,其患病率分别为9.9%、5.4%、4.6%、10.1%[36 ] .不同国家之间出现这样的差异原因可能在于医疗相关基础设施及服务的不同,医院基础设施不完善,管理不当均是患者发生医院感染的危险因素[37 ] .此外,相关研究显示[38 ] ,HAI中最常见的诊断是肺炎或下呼吸道感染,与本次研究发现一致.HAI多发肺炎最主要的原因是呼吸道与外界病原菌接触的机会多.发生HAI的住院患者大多集中于外科、呼吸科及血液内科,这些科室的患者各种侵入性操作多、免疫抑制剂的使用导致免疫力低下,易受病原菌的侵袭[39 ] .且有大量文献显示[40 -41 ] ,患者发生HAI的危险因素大多与医院环境及患侵入性操作有关.医护人员应鼓励患者佩戴口罩,做好相应防护措施,降低感染风险.此外,2022年出现的HAI中肺炎例数增加可能与疫情相关,新型冠状病毒肺炎是以肺为主要靶器官的全身多器官损伤性疾病,感染后的患者会出现肺功能受损,较普通患者更易受病原菌侵袭,发生HAI[42 ] . ...
1
... 2019年与2022年医院感染现患率分别为3.6%、4.3%,与国内医院感染发生率相当,但低于国外大部分医院,如澳大利亚、瑞士、苏格兰、日本,其患病率分别为9.9%、5.4%、4.6%、10.1%[36 ] .不同国家之间出现这样的差异原因可能在于医疗相关基础设施及服务的不同,医院基础设施不完善,管理不当均是患者发生医院感染的危险因素[37 ] .此外,相关研究显示[38 ] ,HAI中最常见的诊断是肺炎或下呼吸道感染,与本次研究发现一致.HAI多发肺炎最主要的原因是呼吸道与外界病原菌接触的机会多.发生HAI的住院患者大多集中于外科、呼吸科及血液内科,这些科室的患者各种侵入性操作多、免疫抑制剂的使用导致免疫力低下,易受病原菌的侵袭[39 ] .且有大量文献显示[40 -41 ] ,患者发生HAI的危险因素大多与医院环境及患侵入性操作有关.医护人员应鼓励患者佩戴口罩,做好相应防护措施,降低感染风险.此外,2022年出现的HAI中肺炎例数增加可能与疫情相关,新型冠状病毒肺炎是以肺为主要靶器官的全身多器官损伤性疾病,感染后的患者会出现肺功能受损,较普通患者更易受病原菌侵袭,发生HAI[42 ] . ...
1
... 2019年与2022年医院感染现患率分别为3.6%、4.3%,与国内医院感染发生率相当,但低于国外大部分医院,如澳大利亚、瑞士、苏格兰、日本,其患病率分别为9.9%、5.4%、4.6%、10.1%[36 ] .不同国家之间出现这样的差异原因可能在于医疗相关基础设施及服务的不同,医院基础设施不完善,管理不当均是患者发生医院感染的危险因素[37 ] .此外,相关研究显示[38 ] ,HAI中最常见的诊断是肺炎或下呼吸道感染,与本次研究发现一致.HAI多发肺炎最主要的原因是呼吸道与外界病原菌接触的机会多.发生HAI的住院患者大多集中于外科、呼吸科及血液内科,这些科室的患者各种侵入性操作多、免疫抑制剂的使用导致免疫力低下,易受病原菌的侵袭[39 ] .且有大量文献显示[40 -41 ] ,患者发生HAI的危险因素大多与医院环境及患侵入性操作有关.医护人员应鼓励患者佩戴口罩,做好相应防护措施,降低感染风险.此外,2022年出现的HAI中肺炎例数增加可能与疫情相关,新型冠状病毒肺炎是以肺为主要靶器官的全身多器官损伤性疾病,感染后的患者会出现肺功能受损,较普通患者更易受病原菌侵袭,发生HAI[42 ] . ...
1
... 2019年与2022年医院感染现患率分别为3.6%、4.3%,与国内医院感染发生率相当,但低于国外大部分医院,如澳大利亚、瑞士、苏格兰、日本,其患病率分别为9.9%、5.4%、4.6%、10.1%[36 ] .不同国家之间出现这样的差异原因可能在于医疗相关基础设施及服务的不同,医院基础设施不完善,管理不当均是患者发生医院感染的危险因素[37 ] .此外,相关研究显示[38 ] ,HAI中最常见的诊断是肺炎或下呼吸道感染,与本次研究发现一致.HAI多发肺炎最主要的原因是呼吸道与外界病原菌接触的机会多.发生HAI的住院患者大多集中于外科、呼吸科及血液内科,这些科室的患者各种侵入性操作多、免疫抑制剂的使用导致免疫力低下,易受病原菌的侵袭[39 ] .且有大量文献显示[40 -41 ] ,患者发生HAI的危险因素大多与医院环境及患侵入性操作有关.医护人员应鼓励患者佩戴口罩,做好相应防护措施,降低感染风险.此外,2022年出现的HAI中肺炎例数增加可能与疫情相关,新型冠状病毒肺炎是以肺为主要靶器官的全身多器官损伤性疾病,感染后的患者会出现肺功能受损,较普通患者更易受病原菌侵袭,发生HAI[42 ] . ...
1
... 2019年与2022年医院感染现患率分别为3.6%、4.3%,与国内医院感染发生率相当,但低于国外大部分医院,如澳大利亚、瑞士、苏格兰、日本,其患病率分别为9.9%、5.4%、4.6%、10.1%[36 ] .不同国家之间出现这样的差异原因可能在于医疗相关基础设施及服务的不同,医院基础设施不完善,管理不当均是患者发生医院感染的危险因素[37 ] .此外,相关研究显示[38 ] ,HAI中最常见的诊断是肺炎或下呼吸道感染,与本次研究发现一致.HAI多发肺炎最主要的原因是呼吸道与外界病原菌接触的机会多.发生HAI的住院患者大多集中于外科、呼吸科及血液内科,这些科室的患者各种侵入性操作多、免疫抑制剂的使用导致免疫力低下,易受病原菌的侵袭[39 ] .且有大量文献显示[40 -41 ] ,患者发生HAI的危险因素大多与医院环境及患侵入性操作有关.医护人员应鼓励患者佩戴口罩,做好相应防护措施,降低感染风险.此外,2022年出现的HAI中肺炎例数增加可能与疫情相关,新型冠状病毒肺炎是以肺为主要靶器官的全身多器官损伤性疾病,感染后的患者会出现肺功能受损,较普通患者更易受病原菌侵袭,发生HAI[42 ] . ...
1
... 2019年与2022年医院感染现患率分别为3.6%、4.3%,与国内医院感染发生率相当,但低于国外大部分医院,如澳大利亚、瑞士、苏格兰、日本,其患病率分别为9.9%、5.4%、4.6%、10.1%[36 ] .不同国家之间出现这样的差异原因可能在于医疗相关基础设施及服务的不同,医院基础设施不完善,管理不当均是患者发生医院感染的危险因素[37 ] .此外,相关研究显示[38 ] ,HAI中最常见的诊断是肺炎或下呼吸道感染,与本次研究发现一致.HAI多发肺炎最主要的原因是呼吸道与外界病原菌接触的机会多.发生HAI的住院患者大多集中于外科、呼吸科及血液内科,这些科室的患者各种侵入性操作多、免疫抑制剂的使用导致免疫力低下,易受病原菌的侵袭[39 ] .且有大量文献显示[40 -41 ] ,患者发生HAI的危险因素大多与医院环境及患侵入性操作有关.医护人员应鼓励患者佩戴口罩,做好相应防护措施,降低感染风险.此外,2022年出现的HAI中肺炎例数增加可能与疫情相关,新型冠状病毒肺炎是以肺为主要靶器官的全身多器官损伤性疾病,感染后的患者会出现肺功能受损,较普通患者更易受病原菌侵袭,发生HAI[42 ] . ...
1
... 研究表明,本医院抗菌药物管理水平较高,这主要得益于医务人员的不懈努力.医院近几年不断完善抗菌药物合理使用信息化建设,强调部门协作,共同制定工作计划;鼓励临床药师参与科室查房,提高临床医师及患者对合理使用抗菌药物的认知率[43 -44 ] .医院行政管理部门应继续调查监测细菌耐药情况及临床抗菌药物使用规范性,适时发布公告,提高抗菌药物合理使用率[45 ] .抗菌药物管理任重而道远,未来仍需努力,保证患者接受最佳的抗菌药物治疗. ...
1
... 研究表明,本医院抗菌药物管理水平较高,这主要得益于医务人员的不懈努力.医院近几年不断完善抗菌药物合理使用信息化建设,强调部门协作,共同制定工作计划;鼓励临床药师参与科室查房,提高临床医师及患者对合理使用抗菌药物的认知率[43 -44 ] .医院行政管理部门应继续调查监测细菌耐药情况及临床抗菌药物使用规范性,适时发布公告,提高抗菌药物合理使用率[45 ] .抗菌药物管理任重而道远,未来仍需努力,保证患者接受最佳的抗菌药物治疗. ...
1
... 研究表明,本医院抗菌药物管理水平较高,这主要得益于医务人员的不懈努力.医院近几年不断完善抗菌药物合理使用信息化建设,强调部门协作,共同制定工作计划;鼓励临床药师参与科室查房,提高临床医师及患者对合理使用抗菌药物的认知率[43 -44 ] .医院行政管理部门应继续调查监测细菌耐药情况及临床抗菌药物使用规范性,适时发布公告,提高抗菌药物合理使用率[45 ] .抗菌药物管理任重而道远,未来仍需努力,保证患者接受最佳的抗菌药物治疗. ...
1
... 研究表明,本医院抗菌药物管理水平较高,这主要得益于医务人员的不懈努力.医院近几年不断完善抗菌药物合理使用信息化建设,强调部门协作,共同制定工作计划;鼓励临床药师参与科室查房,提高临床医师及患者对合理使用抗菌药物的认知率[43 -44 ] .医院行政管理部门应继续调查监测细菌耐药情况及临床抗菌药物使用规范性,适时发布公告,提高抗菌药物合理使用率[45 ] .抗菌药物管理任重而道远,未来仍需努力,保证患者接受最佳的抗菌药物治疗. ...
1
... 研究表明,本医院抗菌药物管理水平较高,这主要得益于医务人员的不懈努力.医院近几年不断完善抗菌药物合理使用信息化建设,强调部门协作,共同制定工作计划;鼓励临床药师参与科室查房,提高临床医师及患者对合理使用抗菌药物的认知率[43 -44 ] .医院行政管理部门应继续调查监测细菌耐药情况及临床抗菌药物使用规范性,适时发布公告,提高抗菌药物合理使用率[45 ] .抗菌药物管理任重而道远,未来仍需努力,保证患者接受最佳的抗菌药物治疗. ...
1
... 研究表明,本医院抗菌药物管理水平较高,这主要得益于医务人员的不懈努力.医院近几年不断完善抗菌药物合理使用信息化建设,强调部门协作,共同制定工作计划;鼓励临床药师参与科室查房,提高临床医师及患者对合理使用抗菌药物的认知率[43 -44 ] .医院行政管理部门应继续调查监测细菌耐药情况及临床抗菌药物使用规范性,适时发布公告,提高抗菌药物合理使用率[45 ] .抗菌药物管理任重而道远,未来仍需努力,保证患者接受最佳的抗菌药物治疗. ...